Por cortesía de Carlos Heredia (@carloshe1993) – voluntario en la Iniciativa MIR 2.0 de respuesta al examen MIR de marzo de 2021. (La numeración se corresponde con la Versión 0 del examen).
Índice de contenidos
6. Pregunta asociada a la imagen 6.
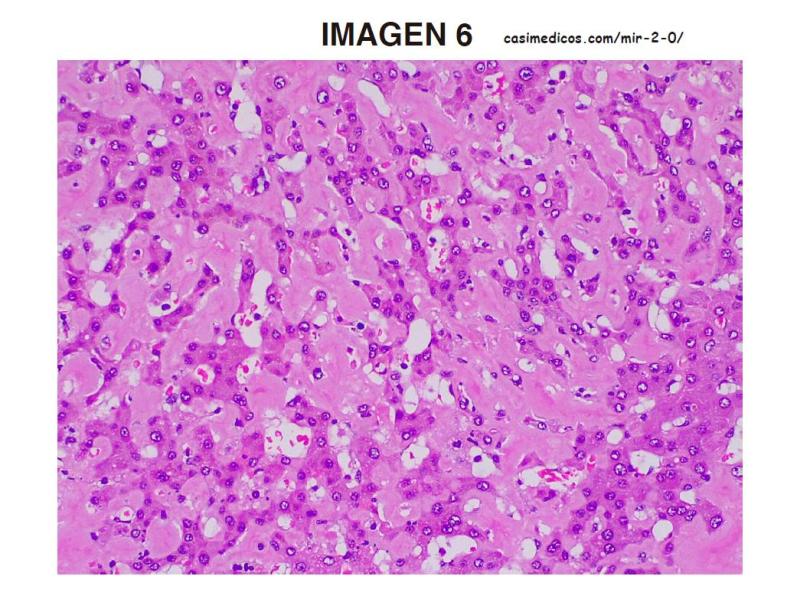
Hombre de 55 años, fumador y con hábito enólico hasta hace 3 meses. Ingresa por deterioro del estado general e ictericia. En la exploración física se palpa hepatomegalia y en la analítica se constata fracaso renal con una creatinina de 4,6 mg/dl. Durante el ingreso presenta shock séptico por Staphylococcus aureus y abdomen agudo que se atribuye a isquemia entérica secundaria al shock séptico, por lo que se indica laparotomía exploradora donde se aprovecha para realizar una biopsia hepática. ¿Cuál es el diagnóstico anatomopatológico de la lesión hepática?:
1. Cirrosis.
2. Infiltración por carcinoma.
3. Amiloidosis.
4. Hepatitis alcohólica.
La afectación hepática en la amiloidosis se ha visto en el 20% de los casos, manifestándose como hepatomegalia y colestasis habitualmente. Esta forma de afectación es más frecuente en amiloidosis AL que en otras formas.
Nuestro paciente se presenta además con fracaso renal agudo de 4.6mg/dL, que puede orientar a un mieloma como origen de la amiloidosis.
En la imagen nos presentan un hígado infiltrado por material eosinófilo amorfo correspondiente al amiloide.
Pregunta 79.
Señale la respuesta FALSA con respecto a la clínica, diagnóstico y tratamiento de la fibrosis quística:
1. La colonopatía fibrosante es consecuencia de la diarrea crónica por dosis insuficientes de enzimas pancreáticos.
2. La hepatopatía es independiente del genotipo, aunque sí se asocia más a insuficiencia pancreática e ileo meconial.
3. La determinación de elastasa 1 fecal es la prueba más útil para el diagnóstico de insuficiencia pancreática.
4. En el lactante puede manifestarse con una alcalosis metabólica hipoclorémica.
Precisamente se cree que el empleo de preparados de enzimas pancreáticas con la presencia de determinadas sustancias en sus cubiertas (ácido metacrílico y etil-acrilato) es el sustrato de la colonopatía fibrosante en estos pacientes. De hecho, en este artículo en NEJM la recomendación que se hace es que se deben mantener los suplementos por debajo de 10.000 UI de lipasa por kilogramo. (FitzSimmons, Stacey C., et al. «High-dose pancreatic-enzyme supplements and fibrosing colonopathy in children with cystic fibrosis.» New England Journal of Medicine 336.18 (1997): 1283-1289.)
Respecto a la hepatopatía, aquellos con íleo meconial tienen 5 veces más posibilidades de desarrollar enfermedad hepática, así como aquellos con insuficiencia pancreática. No se ha visto un genotipo específico que predisponga a la misma. (Colombo, C., Battezzati, P.M., Crosignani, A., Morabito, A., Costantini, D., Padoan, R. and Giunta, A. (2002), Liver disease in cystic fibrosis: A prospective study on incidence, risk factors, and outcome. Hepatology, 36: 1374-1382. https://doi.org/10.1002/hep.1840360613).
En cuanto al resto de respuestas, la determinación de elastasa fecal es la prueba de elección para detectar una insuficiencia pancreática y la alcalosis metabólica hipoclorémica es un hallazgo clásico en estos pacientes.
Pregunta 148.
Mujer de 72 años sin antecedentes de interés. Tras un cólico renal complicado se encuentra casualmente en la TC abdominal una lesión quística en cola de páncreas de 2 cm, junto con múltiples lesiones quísticas renales bilaterales. La ultrasonografía endoscópica muestra una lesión poliquística formada por múltiples vesículas con calcificación central en cola de páncreas sin conexión con el conducto de Wirsung. El análisis del líquido es compatible con un cistoadenoma seroso. De las siguientes, ¿cuál es la actitud más correcta con respecto al manejo de esta paciente?:
1. Resección quirúrgica (pancreatectomía corporocaudal).
2. Punción guiada mediante ultrasonografía endoscópica y etanolización de la misma.
3. Seguimiento de la lesión mediante RM.
4. Trasplante de riñón-páncreas.
El cistoadenoma seroso de páncreas es una entidad benigna frecuentemente poliquística (también llamado adenoma microquístico) formado por células productoras de colágeno (no mucinosas). Habitualmente es asintomática y se descubre como hallazgo incidental. Dada su naturaleza benigna no se recomienda la cirugía, reservándose únicamente en aquellos sintomáticos o en los que la naturaleza de la lesión queda en entredicho después de un estudio completo con TC, RM y ecoendoscopia con biopsia.
Frecuentemente es esporádico, pero se puede asociar con el síndrome de Von-Hippel-Lindau.
(Jais B, Rebours V, Malleo G, Lévy P et al. Serous cystic neoplasm of the pancreas: a multinational study of 2622 patients under the auspices of the International Association of Pancreatology and European Pancreatic Club (European Study Group on Cystic Tumors of the Pancreas). Gut. 2016 Feb;65(2):305-12. doi: 10.1136/gutjnl-2015-309638. Epub 2015 Jun 4. PMID: 26045140.)
Pregunta 149.
El diagnóstico del síndrome de intestino irritable es principalmente clínico y se basa en síntomas compatibles y la ausencia de signos o síntomas de alarma. ¿Cuál de los siguientes NO se considera un signo o síntoma de alarma?:
1. Edad de aparición de los síntomas por encima de los 50 años.
2. Pérdida de peso.
3. Sangre oculta en heces positiva.
4. Urgencia defecatoria.
En la última actualización de los criterios de Roma (criterios de Roma IV) se especifica tanto la aparición en edad superior a 50 años, pérdida de peso o sangre en heces como datos de alarma. La urgencia defecatoria es un síntoma que nos indica gravedad del SII pero no constituye un dato de alarma. (Mearin, Fermín, et al. «Guía de práctica clínica: síndrome del intestino irritable con estreñimiento y estreñimiento funcional en adultos: concepto, diagnóstico y continuidad asistencial.(Parte 1 de 2).» SEMERGEN-Medicina de Familia 43.1 (2017): 43-56.)
Pregunta 150.
Varón de 83 años que consulta por un cuadro recurrente de dolor abdominal en fosa iliaca izquierda, acompañado de diarrea de hasta 6 deposiciones al día sin productos patológicos, de 10-15 días de evolución. No refiere fiebre ni afectación del estado general. En una analítica reciente no se observa leucocitosis y presenta una sangre oculta en heces negativa. En la exploración se observa leve dolor a la palpación de fosa iliaca izquierda sin irritación peritoneal. Tiene realizada una colonoscopia hace tres años en la que se informa de divertículos a lo largo de todo el colon, más numerosos en colon izquierdo, sin otras lesiones asociadas. De las siguientes, ¿cuál sería la mejor actitud a seguir?:
1. Realizar un tratamiento empírico con antibióticos.
2. Solicitar una colonoscopia preferente.
3. Solicitar una ecografía abdominal urgente.
4. Derivar a cirugía para valorar sigmoidectomía.
Hacen referencia a un concepto que ha surgido hace relativamente poco y que no está presente en todas las guías clínicas como es la enfermedad diverticular sintomática no complicada.
En estos casos, se recomienda el ensayo terapéutico con rifaximina, siendo la verdadera la número 1.
La ausencia de reactantes de fase aguda en la analítica nos orienta a que no presenta una diverticulitis aguda en el momento de la consulta que nos haga solicitar una prueba de imagen para descartarla.
Maconi G. Diagnosis of symptomatic uncomplicated diverticular disease and the role of Rifaximin in management. Acta Biomed. 2017 Apr 28;88(1):25-32. doi: 10.23750/abm.v88i1.6360. PMID: 28467330; PMCID: PMC6166204.
Pregunta 151.
Varón de 43 años sin antecedentes de interés que consulta por un cuadro de diez días de evolución de ictericia de piel y mucosas, coluria y acolia. No refiere dolor abdominal, pérdida de peso ni otra clínica, salvo prurito generalizado. Niega consumo de alcohol. No toma medicación salvo ibuprofeno ocasional por dolores musculares tras actividad deportiva. La analítica muestra una bilirrubina aumentada a expensas de directa. Una ecografía urgente muestra un hígado normal, colesterolosis vesicular y ausencia de dilatación de vía biliar, sin otras alteraciones de interés. ¿Cuál es el diagnóstico más probable?:
1. Colangitis aguda por barro biliar.
2. Hepatitis tóxica por ibuprofeno.
3. Colangiocarcinoma.
4. Síndrome de Gilbert.
Creemos que esta pregunta es impugnable. La hepatitis por ibuprofeno es un efecto adverso raro con una prevalencia de alrededor 3.7/100.000 usuarios y de 1.1/100.000 prescripciones. Parece que puede estar relacionado con la dosis y con la duración del tratamiento, pero existe poca evidencia sobre ello. Dentro de los AINEs que mayor riesgo presentan están el diclofenaco y el sulindac.
Atendiendo a términos de frecuencia, la prevalencia de colangiocarcinoma es de 2/100.000 pacientes, siendo una frecuencia muy equiparable.
La ausencia de dilatación de la vía biliar en colangiocarcinomas puede verse en casos de colangiocarcinomas intrahepáticos o en aquellos con histología mixta con hepatocarcinoma. Es cierto que el curso agudo y la ausencia de síndrome constitucional puede hacernos pensar en contra de esta opción e inclinar la balanza hacia la hepatitis por ibuprofeno.
Respecto a las otras opciones: una colangitis aguda se caracteriza por la tríada ictericia, dolor abdominal y fiebre; el síndrome de Gilbert es un aumento de bilirrubina a expensas de indirecta.
Saini S. Imaging of the hepatobiliary tract. N Engl J Med. 1997 Jun 26;336(26):1889-94. doi: 10.1056/NEJM199706263362607. PMID: 9197218.
García Rodríguez LA, Williams R, Derby LE, Dean AD, Jick H. Acute liver injury associated with nonsteroidal anti-inflammatory drugs and the role of risk factors. Arch Intern Med. 1994 Feb 14;154(3):311-6. doi: 10.1001/archinte.1994.00420030117012. PMID: 8297198.
Pregunta 152.
Mujer de 79 años hipertensa en tratamiento con olmesartán que acude a consulta por diarrea acuosa de 4 a 6 deposiciones al día desde hace dos meses.
Hace tres meses recibió tratamiento con antiinflamatorios no esteroideos durante 3 semanas por lumbociática. Se realizó gastroscopia y colonoscopia, ambas sin alteraciones macroscópicas. Las biopsias duodenales fueron normales, mientras que en las biopsias de colon se observa un infiltrado inflamatorio crónico de la lámina propia con una banda irregular de colágeno inmediatamente por debajo del
epitelio de superficie de la mucosa con un grosor mayor a 10 mm y un número de linfocitos intraepiteliales >20 por cada 100 células epiteliales. ¿Cuál es el diagnóstico más probable?:
1. Colitis microscópica.
2. Enteropatía por AINEs.
3. Enteropatía asociada a olmesartán.
4. Síndrome de intestino irritable.
Los criterios diagnósticos de la colitis microscópica son: a)Diarrea acuosa sin sangre, crónica o intermitenteb)Mucosa de colon valorada por colonoscopia macroscópicamente normal o casi normal c)Hallazgos histopatológicos característicos.
En nuestro caso, la paciente presenta hallazgos compatibles con colitis colágena (banda de colágeno subyacente al epitelio mayor de 10 micras) y linfocítica (más de 20 linfocitos intraepiteliales).
El tratamiento de esta patología son corticoides tópicos con baja biodisponibilidad oral (budesonida principalmente).
La enteropatía por olmesartán produce un cuadro similar a la celiaquía y se caracteriza por biopsia duodenal con atrofia vellositaria, inflamación mucosa con incremento de linfocitos intraepiteliales y criptitis. En este caso nos describen una biopsia duodenal normal, pero sería interesante quedarnos con el concepto de cara a futuros exámenes.
Zabana, Yamile, et al. «Colitis microscópica: avances para una mejor identificación en los pacientes con diarrea crónica.» Gastroenterología y Hepatología 40.2 (2017): 107-116.
Pregunta 153.
Paciente diagnosticado de diverticulitis aguda, tratado con amoxicilina/clavulánico. Al cabo de 5 días comienza con fiebre y diarrea. Se le diagnostica de colitis por Clostridium difficile, se suspende la amoxicilina/clavulánico y se pauta metronidazol. A los 4 días no ha respondido al metronidazol, pero se encuentra clínicamente estable. El siguiente paso del tratamiento es:
1. Cambiar el metronidazol por vancomicina oral (125 mg, cuatro veces al día durante 10 días).
2. Cambiar el metronidazol por piperacilina/ tazobactam (4 g de piperacilina/0,5 g de tazobactam cada 8 horas).
3. Indicar una colectomía subtotal.
4. Realizar una ileostomía en asa con lavado anterógrado de polietilenglicol.
El tratamiento de elección de la infección por Clostridioides difficile es la vancomicina vía oral 125mg/6h durante 10 días. El metronidazol ha quedado relegado a situaciones en las que no se dispone de vancomicina.
Pregunta 177.
En la TC de abdomen con contraste intravenoso realizada para estudio de pancreatitis crónica, ¿Cuál de los siguientes hallazgos es típico de esta enfermedad?:
1. Ensanchamiento del marco duodenal.
2. Áreas focales de necrosis pancreática.
3. Aumento en el realce glandular en fase arterial.
4. Dilatación de conducto pancreático.
En el estudio de pancreatitis crónica en TC abdominal los hallazgos clásicos son atrofia, dilatación del conducto pancreático y la presencia de calcificaciones pancreáticas.
Las respuestas 2 y 3 son compatibles con casos de pancreatitis aguda.
Puedes comentar sobre este tema en el foro
OS PEDIMOS DESDE AQUÍ LA MÁXIMA DIFUSIÓN A LA INICIATIVA PARA QUE LLEGUE AL MÁXIMO DE OPOSITORES MIR PRESENTES Y FUTUROS PARA QUE LES SEA DE AYUDA.






