Por cortesía de Maripaz Guerrero
Pregunta 24:
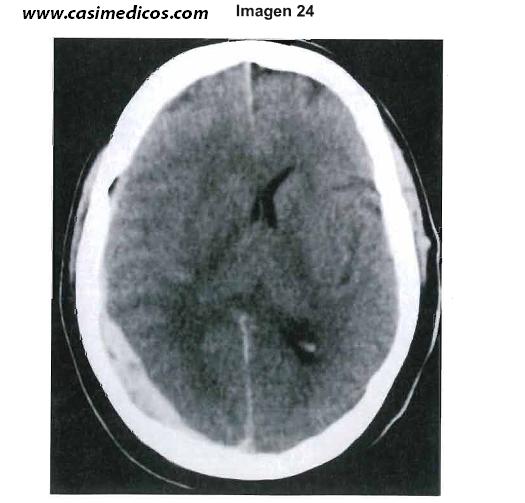
Pregunta vinculada a la imagen n°24
Tomografía Computarizada cerebral realizada con carácter de urgencia ante traumatismo craneoencefálico. ¿Cuál es su diagnóstico?:
- Hematoma subdural agudo.
- Lesión cortical (contusión cerebral).
- Hemorragia intraventricular.
- Hematoma epidural.
Se trata de un hematoma subdural agudo porque tiene morfología bicóncava homogénea, con sangre que se extiende al tentorio pero no se continúa en el hemisferio contralateral. Además se localiza en la zona parieto-occipital que en este caso es la zona del contragolpe , como podemos observar por la colección subgaleal fronto-temporal izquierda.[/accordion] [/accordions]
Pregunta 86:
Nos remiten desde oftalmología a un hombre de 31 años que consultó por pérdida de visión y cefalea progresiva. En la exploración fisica se constata una hemianopsia temporal y en la resonancia magnética hipofisaria una turnoración de 35 x 30 x 20 mm que comprime quiasma y seno cavernoso. Los resultados del estudio funcional son cortisol 14 microg/dL, TSH 1,4 microU/ml, T4L 1,2 ng/dL, prolactina 480 microg/L (vn < 15), testosterona 160 ng/dL (vn 300-1200), FSH 1,2 U/I., (vn 5-15) y LH 2 U/L (vn 3-15). ¿Cuál es el abordaje terapéutico inicial?:
- Agonistas dopaminérgicos
- Cirugia transesfenoidal
- Radioterapia externa o radiocirugía
- Tratamiento del hipogonadismo hipogonadotropo con testosterona.
Por lo que nos describen se trata de un macroprolactinoma al tratarse de una tumoración hipofisaria de más de un centímetro, que segrega prolactina y con una insuficiencia del resto de hormonas hipofisarias. El tratamiento de elección de primera línea son los agonistas dopaminérgicos, aunque cuando afecta al campo visual se puede optar por la opción quirúrgica. En este caso al comentarnos que el seno cavernoso se encuentra presionado por la masa por lo que el riesgo quirúrgico aumenta. Por ello, en este caso particular, la opción quirúrgica parece más arriesgada.
Teniendo en cuenta esto y que es un tumor productor de altos niveles de prolactina , lo que nos indica que probablemente responda al bloqueo farmacológico, la opción más adecuada sería la 1, el tratamiento con agonistas dopaminérgicos.[/accordion] [/accordions]
Pregunta 101:
Hombre de 52 años que acude al servicio de Urgencias por cefalea y fiebre (37,8°C) de 2 dias de evolución. En las últimas horas asocia además diticultad para la nominación y comprensión. En la exploración realizada no se observa rigidez de nuca siendo lo más llamativo la presencia de una afasia mixta, El fondo de ojo es normal. La TC craneal muestra una tenue hipodensidad en lóbulo temporal izquierdo sin efecto de masa y sin captación de contraste. ¿Cuál de las siguientes afirmaciones es la correcta?:
- Una meningitis bacteriana es la primera impresión diagnóstica y hay que iniciar cuanto antes tratamiento con cefalosporina de 3a generación.
- Lo más probable es que el LCR de este paciente nos muestre una pleocitosis de predominio linfocitario con glucorraquia normal.
- Sospecharíamos una encefalitis límbica.
- Se trata de un absceso cerebral en fase inicial
El cuadro que nos describen es típico de una meningoencefalitis vírica , más concretamente por VHZ, con importante tropismo por el lóbulo temporal , causando febrícula y en muchos casos afasia, por lo que la opción correcta sería la 2, ya que el líquido cefalorraquídeo normalmente muestra una pleocitosis linfocitaria moderada, con glucorraquia normal. No son correctas el resto por: La primera porque no es una meningitis bacteriana que cursaría con más fiebre, la tercera porque la encefalitis límbica normalmente cursa de forma afebril con cambios de comportamiento y la última porque la imagen que nos describen no es un absceso, bien delimitado.
[/accordion] [/accordions]
Pregunta 128:
Paciente de 45 años en estudio por posible meningitis, con fiebre, cefalea y vómitos de 2 días de evolución. Le realizan una RM cerebral y una punción lumbar. Veinte horas después, al levantarse para ir al baño, se queja de cefalea intensa, muy marcada al incorporarse pero que desaparece al tumbarse. Ya no presenta fiebre ni vómitos. No puede caminar. ¿Cuál es con más probabilidad el origen de esta cefalea?
1. La meningitis sigue siendo la causa fundamental de su cefalea, pues es el mismo tipo de cefalea que al inicio de los síntomas.
2. Es una cefalea post-punción lumbar.
3. Hay que buscar una causa diferente a esta cefalea, pues no es tipica del sindrome post-punción lumbar ni de la meningitis.
4. Lo más probable es que no fuera una meningitis viral, sino una hemorragia subaracnoidea. Por este motivo, la cefalea inicial desaparece casi completamente al tumbarse.
El cuadro que describen de cefalea intensa con el ortostatismo que desaparece al tumbarse , aunque si bien es cierto que la presentación más típica es entre las primeras 24-48 horas y en este caso es algo anterior.
Aún así el resto de respuestas son improbables: la primera no puede ser porque no nos han dicho como era la cefalea inicial, la tercera si bien podía ser por el tiempo de aparición (como ya dije un poco antes de lo esperado) la realidad es que es tan típica la cefalea con el ortostatismo que sería la causa más probable; la última tampoco podría ser porque una HSA no sigue ese patrón en relación con el ortostatismo.[/accordion] [/accordions]
Pregunta 129:
Acude a la consulta un enfermo diagnosticado de esclerosis múltiple hace 6 meses. ¿Qué sintomatología NO esperaría encontrar?
- Diplopia.
- Alteraciones auditivas.
- Alteraciones urinarias.
- Depresión.
La sintomatología de un paciente con esclerosis múltiple transcurrido poco tiempo desde su inicio es muy variable, principalmente porque depende del lugar donde se haya producido el brote. Si es en el troncoencéfalo puede producir diplopia o alteraciones auditivas (como comentan en las respuestas 1 y2) , y según las estadísticas la presencia de síntomas urinarios oscila entre el 60-80% , formando parte del complejo sintomático inicial alrededor del 10% de los casos, incluso en un 1-2 % los síntomas urinarios aislados constituyen la forma de inicio. La depresión puede ser incluso reactiva al diagnóstico.
Quizás en este caso habría que contestar la 2, porque las alteraciones esfinterianas si bien en muchos casos ocurren a lo largo del tiempo (conforme se suman lesiones cerebrales) la afectación auditiva es aún más rara que la esfinteriana.[/accordion] [/accordions]
Pregunta 130:
Hombre de 39 años de edad que en los 3 últimos meses ha tenido dos episodios de movimientos saltatorios amplios e involuntarios de miembros izquierdos, que en unos dos minutos llevan a pérdida de conciencia. En el estudio neuroradiológico se ha encontrado una lesión expansiva frontal derecha sugestiva de glioma cerebral.¿Cómo clasificaría la epilepsia de este paciente?
- Generalizada sintomática.
- Parcial sintomática.
- Parcial criptogénica
- Parcial secundariamente generalizada sintomática
Hacen referencia a una crisis parcial que se sigue de pérdida de nivel de consciencia, por lo que senso estricto sería una crisis parcial compleja sintomática, no una crisis parcial secundariamente generalizada (que esto se da cuando los movimientos tónico-clónicos se extienden al resto de extremidades). Por este motivo la opción más correcta sería la dos porque no especifica que es una crisis parcial simple sintomática, sino que deja abierta la posibilidad de que se trate de una crisis parcial simple o compleja sintomática.
[/accordion] [/accordions] Pregunta 131:
Una paciente de 65 años debutó dos años antes con una apraxia del habla y evolutivamente ha desarrollado un parkinsonismo rigido-acinético de predominio en hemicuerpo derecho con mioclonias sobreimpuestas y fenómeno de mano alienígena o miembro extraño. ¿Qué diagnóstico considera más probable?
- Enfermedad de Parkinson.
- Degeneración corticobasal
- Enfermedad de Alzheimer.
- Enfermedad de Huntington.
Por como nos lo describen como un fenómeno apráxico que se sigue de un parkinsonismo rígido-acinético asimétrico y con mioclonías sobreañadidas es típico de la degeneración córticobasal. La enfermedad de parkinson no puede ser porque no presentan apraxia como rasgo inicial, el Alzheimer no presenta un parkinsonismo asimétrico y el Hungtinton típico no es de personas tan mayores y cuando debuta con edad avanzada se comporta como una corea.[/accordion] [/accordions]
Pregunta 132
Un paciente de 72 años acude a consulta con pérdida de memoria progresiva y dificultad para encontrar las palabras de un año de evolución. ¿Cuál es la exploración más útil para caracterizar el tipo de déficit cognitivo que presenta?
- Evaluación neuropsicológica.
- Resonancia magnética cerebral.
- Tomografía de Emisión de Positrones
- Electroencefalograma
La caracterización de los precesos de deterioro cognitivo sigue siendo clínica, siendo las pruebas de imagen (RM o PET) una herramienta de apoyo en algunas ocasiones. Sería la opción correcta la primera porque permite medir de forma estandarizada cada uno de los dominios cognitivos lo que nos permitirá encuadrar los déficis del paciente en un síndrome concreto y la monitorización del deterioro con exploraciones repetidas en el tiempo.[/accordion] [/accordions]
Pregunta 133:
Una chica de 20 años acude a urgencias porque ha notado tras levantarse, al mirarse al espejo, debilidad en toda la mitad derecha de la cara (incluida la frente, cerrar el párpado y para sonreir) Se acompaña de disgeusia, con sensación de sabor metálico de los alimentos asi como de hiperacusia y dolor mastoideo ipsilateral. En la exploración no se evidencia déficit de la fuerza ni déficits sensitivos en extremidades ni alteraciones del habla ni lenguaje. En este caso,¿cuál de las siguientes aseveraciones es la correcta?
1. El diagnóstico más probable es una placa desmielinizante en hemiprotuberancia contralateral, la exploración complementaria más necesaria Sería una resonancia magnética craneal.
2. Los corticoides vía oral son de elección en el tratamiento de la paciente.
3. Debe ser considerada la fibrinolisis endovenosa si el tiempo de evolución es menor a 3h.
4. Lo más probable es que el cuadro sea irreversible
Nos describen un cuadro de parálisis facial periférica típica, con disgeusia, hiperacusia y dolor mastoideo. En este caso el tratamiento es corticoideo. No sería correcta la primera porque aunque dentro del rango de edad de debut de la esclerosis múltiple normalmente la presentación es gradual a lo largo de días y la afectación nuclear del VII nervio craneal (que podría simular un facial periférico) no provocaría disgeusia , hiperacusia ni dolor mastoideo.
En la tercera respuesta nos proponen que se trate de un cuadro vascular y por tanto que la parálisis facial sea central, por lo que queda descartada y la última no es correcta porque la mayoría de las parálisis faciales periféricas idiopáticas (parálisis de Bell) curan sin secuelas.[/accordion] [/accordions]
Pregunta 134:
Señale cuál de la siguientes es una caracteristica de la ataxia cerebelosa:
1. Defecto de la sensibilidad propioceptiva.
2. Dismetría
3. El desequilibrio empeora cuando el enfermo cierra los ojos (signo de Romberg +)
4. Rigidez
El cerebelo se encarga de la coordinación motora , integrando distintos tipos de información, por lo que la respuesta correcta sería la 2.
La respuesta número uno hablaría de una ataxia sensitiva, igual que la 3 (el Test de Romberg es positivo cuando tenemos afectación de los cordones posteriores). La 4 no tiene mucho sentido.[/accordion] [/accordions]
Pregunta 135:
Un paciente de 25 años, durante un partido de tenis, tiene dolor intenso en el cuello y en el ojo izquierdo. La mañana siguiente se despierta con sensación de inestabilidad de la marcha y tiene ptosis palpebral del ojo izquierdo y anisocoria,siendo la pupila izquierda más pequeña que la derecha. El paciente mantiene buena agudeza visual. ¿Dónde localizaría con más probabilidad la lesión?
- III par craneal.
- Quiasma óptico.
- Ganglio cervical superior.
- Bulbo raquídeo
El cuadro que nos presentan es el de un síndrome de Horner (miosis con ptosis) por lo que las posibilidades quedan reducidas a las opciones 3 o 4 , pero especifican que el paciente presenta inestabilidad de la marcha, que no se justifica por un Horner por disección carotídea que afecte el ganglio cervical superior, que es lo que nos quieren hacer creer cuando hablan del dolor en el cuello y en el ojo. Si el paciente verdaderamente tiene una ataxia, la única localización posible sería el bulbo raquídeo.[/accordion] [/accordions]
Pregunta 139:
Mujer de 70 años con antecedente de anorexia,pérdida de peso, molestias en la musculatura y articulaciones proximales más dolorimiento en la región temporo-mandibular que acude al servicio de urgencias por pérdida de visión unilateral (movimiento de manos), de aparición brusca e indolora (defecto pupilar aferente).¿Qué prueba solicitaría en primer lugar con fines diagnósticos?
- Punción lumbar.
- Proteína C Reactiva.
- Angio Resonancia Magnética.
- Ecografía carotídea
Nos presentan el caso de una amaurosis monocular de perfil vascular, además en una mujer mayor con antecedentes de pérdida de peso y lo que parecen síntomas de claudicación mandibular y polimialgia reumática, por lo que la primera causa que hay que pensar es en una arteritis de células gigantes como causante de la NOIA, por lo que de las opciones la correcta sería la 2. La 4 nos la plantearíamos si nos contaran una NOIA pero de características no arteríticas (sin toda esa sintomatología acompañante).[/accordion] [/accordions]
Pregunta 231:
Hombre de 33 años autónomo para todas las actividades de la vida diaria y con antecedentes de HTA bien controlada, fibrilación auricular antiagregada y un adenocarcinoma de próstata a los 73 años actualmente libre de enfermedad. Es traído a urgencias por clínica de afasia y hemiparesia derecha de inicio brusco, 45 minutos antes. ¿Cuál es la actitud más correcta?
1. Realizar TC craneal y si no hay lesiones hemorrágicas ni otras contraindicaciones en la analítica, iniciaría trombolisis endovenosa de forma inmediata.
2. Realizar TC craneal urgente y si no hay sangrado iniciar anticoagulación.
3. Realizar TC craneal e ingreso en centro de rehabilitación, ya que su actitud no diferirá independientemente de si la etiología es isquémica o hemorrágica.
4. No hace falta TC craneal, aunque retiraría la antiagregación.
El paciente sufre un déficit neurológico brusco en probable relación con un evento vascular, por lo que en primer lugar tendremos que realizar un TC craneal para descartar que se trate de un ictus hemorrágico. Si el TC no muestra sangrado, el paciente presenta un ictus isquémico agudo , probablemente cardioembólico por su patología cardiológica, no anticoagulada. Dado que su proceso tumoral se encuentra controlado, no existen contraindicaciones para la administración de fibrinolísis en este caso, ya que el paciente presenta una buena situación basal. Aunque el paciente presenta 88 años, la edad ya no se presenta como un criterio de exclusión absoluto, sino que debe tenida en cuenta la situación general del paciente y en este caso especifican que presenta una buena situación basal.[/accordion] [/accordions]
Las respuestas también se publicarán en Wikisanidad, así como en los diferentes blogs de los profesionales que participan en la iniciativa.
Os pedimos desde aquí la máxima difusión a la iniciativa para que llegue al máximo de opositores MIR presentes y futuros para que les sea de ayuda.