Preguntas MIR 2019 Críticos/Urgencias
Respuestas cortesía de Victoria Martínez de Pinillos Sánchez
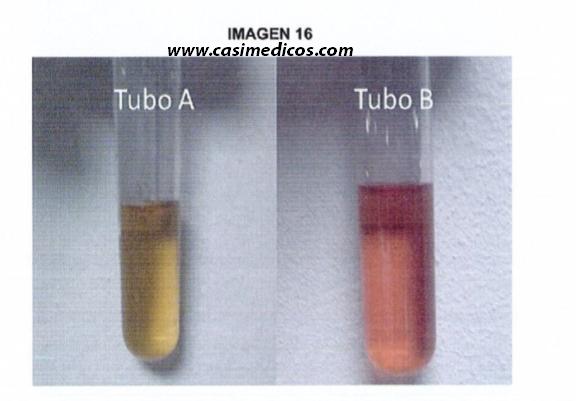
Pregunta nº 16 (vinculada a la imagen nº 16).
Pintor de 36 años que acude a urgencias por cuadro de dolor abdominal acompañado de parestesias en extremidades. En la exploracíéu física está agitado, con presión arterial de 185/100 mmHg y frecuencia cardiaca de 120 lpm. Se recoge una muestra de orina (tubo A) y se añaden un par de gotas de orina del paciente a una solución de p-dimetilamino benzaldehído en HCI (reactivo de Ehrlich) apreciándose un cambio de coloración (tubo B). Ante la sospecha clínica y en espera de la confirmación diagnóstica, ¿cuál es la actitud terapéutica más correcta?
- Administrar soluciones glucosadas y hem arginato IV.
- Administrar edetato cálcico disódico.
- Iniciar tratamiento con fenoxibenzamida seguido de labetalol.
- Iniciar terapia de sustitución enzimática con agalsidasa alfa
Respuesta correcta: 2.
Caso difícil si no se ha estudiado específicamente, y además raro de ver en la práctica clínica habitual. Nos encontramos ante una intoxicación por plomo, comúnmente denominada “saturnismo”. Nos dan varias pistas: el paciente es pintor, los síntomas son compatibles y la clave es el cambio de color de la orina con el reactivo de Ehrlich, que pasa de amarilla a rosada.
Los síntomas principales de la intoxicación por plomo son a nivel gastrointestinal (vómitos, dolor abdominal, heces negras y estreñimiento), neurológico (neuropatía periférica, encefalopatía saturnina (letargo, vómitos, irritabilidad, anorexia y vértigos, seguidas de una ataxia y de una bajada del nivel de consciencia, que en los casos más graves puede evolucionar hacia el coma y la muerte), epilepsia, retraso mental…), hematológico (anemia), renal (nefrotoxicidad aguda), y cardiovascular (HTA, taquicardia).
Ante la sospecha de una intoxicación por plomo, el tratamiento que se debe administrar es el que se recoge en la opción 2, edetato cálcico disódico, más conocido coloquialmente como EDTA.
El mecanismo de acción del fármaco consiste en que el calcio que contiene es fácilmente desplazado por los metales pesados tales como plomo, para formar complejos estables.
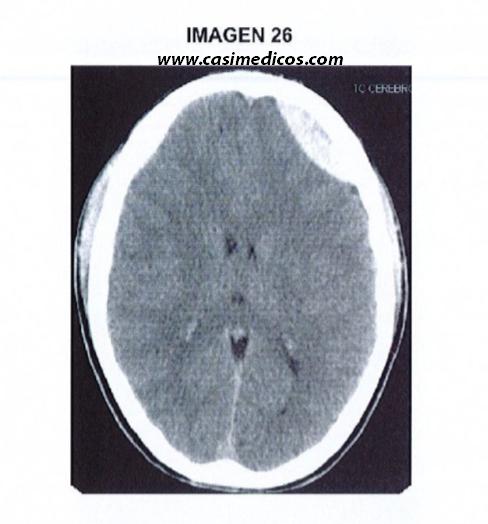
Pregunta nº 26 (vinculada a la imagen nº 26)
Joven de 17 años con traumatismo craneoencefálico secundario a choque frontal mientras jugaba al rugby sin presentar pérdida de consciencia pero sí deterioro clínico con obnubilación y amnesia. El paciente está estable tanto hemodinámica como respiratoriamente, con escala de coma de Glasgow de 15 y sin focalidad neurológica a su llegada. Se realiza TC de cráneo sin contraste intravenoso. Señale 1a respuesta FALSA:
- La lesión no es un hematoma subdural dado que aunque aparece como un coágulo hiperdenso no presenta la morfología típica ni provoca un mayor desplazamiento horizontal (efecto de masa) del que se esperaría por su tamaño.
- La lesión se corresponde con un hematoma epidural agudo en el que la duramadre, firmemente adherida, se desprende de la superficie interna del cráneo, de modo que se forma una hemorragia característica de contornos lenticulares.
- El hematoma subdural avanza por lo general con mayor rapidez y se acompaña con menos frecuencia de lesión cortical subyacente que los hematomas epidurales.
- Por lo general, los hematomas epidurales son causados por rotura de la arteria meníngea media después de una fractura del hueso temporal.
Respuesta correcta: 3.
Nos encontramos ante un hematoma epidural traumático. Vamos a analizar las opciones que se nos presentan una a una:
- Efectivamente, la lesión no es un hematoma subdural, sino un epidural. No presenta la morfología típica del subdural ni provoca mayor desplazamiento del que se esperaría por su tamaño, algo bastante característico de los subdurales (poca sangre y mucha afectación en el tejido a priori sano). Respuesta verdadera.
- En el hematoma epidural se acumula sangre por encima de la duramadre (como su propia etimología indica) al desprenderse esta de la superficie interna del cráneo. Se forma efectivamente una hemorragia de contornos lenticulares (biconvexa). Respuesta verdadera.
- El hematoma subdural avanza con MENOS rapidez que el epidural, ya que este último es consecuencia de un sangrado arterial, por tanto se expande con mayor facilidad. El hematoma subdural se acompaña de MÁS lesión cortical subyacente que el epidural; como se ha comentado antes, es característico que ante sangrados “pequeños” se produzca gran lesión del tejido cerebral subyacente. Respuesta falsa, y por tanto, la correcta.
- Efectivamente, la rotura de la arteria meníngea media por fractura del hueso temporal es el mecanismo etiológico más frecuente de los hematomas epidurales. Respuesta verdadera.
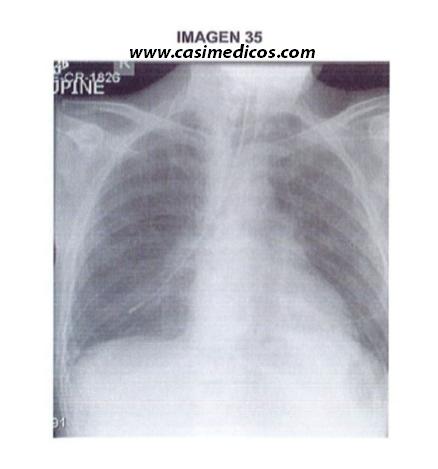
Pregunta nº 35 (vinculada a la imagen nº 35)
Está de guardia en planta de medicina y le avisan para comprobar si la sonda nasogástrica (SNG) se encuentra situada correctamente antes de iniciar una nutríciún enteral. Tras examinar la radiografía de tórax (imagen), ¿cuál debe ser la actitud a seguir?
- Retirar la SNG y volverla a introducir.
- Conectar una jeringa a la sonda e insuflar 10-20 cc de aire mientras. escucho ruidos en el estómago con el fonendoscopio.
- Iniciar la nutrición enteral ya que la SNG está en posición correcta.
- Progresar la SNG cuatro centímetros más.ç
Respuesta correcta: 1.
En la radiografía de tórax se comprueba que la SNG se desvía hacia el bronquio principal derecho, por lo que de las opciones que nos presentan, la única correcta y razonable es retirarla y volverla a introducir.
Pregunta nº 69
Mujer de 80 años con antecedentes de hipertensión arterial, hipercolesterolemia, diabetes mellitus, obesidad grado I e insuficiencia renal crónica. Se encuentra en tratamiento con enalapril 10 mg cada 12 h, furosemida 40 mg una al día, metformina 850 mg cada 12 h, simvastatina 20 mg cada 24h y lorazepam 1 mg por las noches. Acude a urgencias por empeoramiento de su disnea hasta hacerse de mínimos esfuerzos. A la exploración física destaca PA 176/98 mmHg. FC 103 1pm. Se encuentra taquipneica con tendencia al sueño y una saturación de oxigeno del 88%. A la auscultación está arrítmica a 108 1pm con crepitantes bilaterales hasta campos medios. Presenta edemas en miembros inferiores. ¿Cuál de las siguientes es INCORRECTA?
- Debemos administrar oxigenoterapia, furosemida y nitroglicerina para el control de su disnea.
- Es esperable encontrar valores de NT-proBNP inferiores a 450 pg/mL dado que la paciente tiene obesidad grado l.
- Se debería monitorizar la función renal durante el ingreso ya que es un marcador pronóstico.
- No se puede descartar la presencia de síndrome de apnea del sueño como factor agravante de la disnea en esta paciente.
No sabría responder a esta pregunta, todas las respuestas me parecen correctas. Los datos clínicos que nos dan parecen corresponder a que la paciente se encuentra en edema agudo de pulmón. Por tanto las opciones 1 y 3 parecen razonablemente correctas. En cuanto a la opción 2, también lo es, está demostrado que los valores de NT-proBNP son menores de lo esperable en pacientes con IMC > 30.
La opción que me plantea la duda es la 4. En esta paciente podríamos esperar, por sus antecedentes, un síndrome de apnea del sueño, pero me cabe la duda de si se refieren en esta opción a que el SAHOS es un agravante de la insuficiencia cardíaca, cosa que es cierta, o que en este momento puntual la disnea puede agravarse por tener un posible SAHOS.
Pregunta nº 71. Mujer con hipotensión e hipoperfusión tisular en la que se objetivan los siguientes parámetros tras la inserción de un catéter de Swan-Ganz: índice cardiaco 1,4 L/min/m2, presión de enclavamiento capilar pulmonar 25 mmHg y resistencias vasculares sistémicas 2000 dinas/m2. El tipo de shock que presenta la paciente es:
- Cardiogénico.
- Séptico.
- Hipovolémico.
- Anafíláctico.
Respuesta correcta: 1
No nos dan más datos de la paciente salcvo que se encuentra en situación de shock (hipoperfusión tisular) y al introducir un catéter de Swan-Ganz nos encontramos un índice cardíaco bajo (<2), una PCP elevada (25mmHg) y unas resistencias sistémicas elevadas (normal: 600-1200 dinas/m2). Estos datos son compatibles con origen cardiogénico del shock.
Pregunta nº 113. Le llaman a las 2 de la madrugada porque hay un paciente en urgencias que se está asfixiando. La enfermera le tiene preparado un gotero con teofilina y un bisturí para realizar una traqueostomía. Sin dudarlo, usted elige el bisturí porque:
- El paciente presenta estridor espiratorio y signos evidentes de edema pulmonar.
- El paciente está muy cianótico.
- El paciente está taquicárdico y sudoroso.
- El paciente presenta estridor inspirarorio y tiraje.
Respuesta correcta: 2.
La cianosis nos indica insuficiencia respiratoria avanzada y riesgo de parada respiratoria inminente, con la consecuente parada cardíaca posterior. Por tanto es una urgencia de manejo de la vía aérea. No estoy de acuerdo en que directamente debamos proceder a una traqueostomía, al menos, con los datos que nos dan del paciente. Aun en el caso de que sospechemos obstrucción de vía aérea superior, la intubación será siempre la primera opción en el algoritmo de vía aérea difícil para manejo de la misma. Realizar una cricotiroidotomía de urgencia es un procedimiento que no está exento de riesgos, y por tanto, se debe hacer en su momento y no en otro.
Pregunta nº 149
En relación a la venilación mecánica protectora en el síndrome de dístrés respiratorio agudo, señale la respuesta lNCORRECTA:
- Ajustar el volumen tidal > 10 mL/kg de peso real.
- Evitar una presión meseta en la vía aérea > 30 cm H20.
- Utilizar la menor fracción inspiratoria de oxígeno (FiO2) posible para mantener una Sat02 90%.
- Ajustar la PEEP para mantener la permeabilidad alveolar al tiempo que se previene la distensión excesiva y de cierre/reapertura.
Respuesta correcta: 1
Lo preconizado sobre la ventilación mecánica protectora, no sólo en el síndrome de distrés respiratorio sino en general, en todos los pacientes bajo ventilación mecánica, es la utilización de un volumen tidal de 6-8mL/kg de peso ideal. Todas las demás opciones son correctas.
Pregunta nº 155. Un hombre de 58 años, a las tres semanas de un esguince grave de tobillo presenta, de forma rápidamente progresiva, disnea de reposo, mareo y síncope. Al llegar al hospital tiene hipotensión (PA sistólica 80 mmHg, diastólica 40 mmHg) y mala perfusión. Es intubado y conectado a ventilación mecánica y se inicia noradrenalina. El ecocardiograma muestra signos de hípertensién pulmonar. En la angio-TC se observan múltiples defectos de replección ocupando ambas arterias pulmonares principales. ¿Cuál de los siguientes tratamientos se asociaría a una mejoría hemodinámica más rápida en este caso?
- Heparina sódica en perfusión intravenosa.
- Tromboendartectomía.
- Fibrinolisis sistémica con rt-PA (alteplase) 100 mg intravenoso.
- Filtro en vena cava inferior.
Respuesta correcta: 3
El paciente presenta un tromboembolismo pulmonar que, además de ser bilateral, produce una afectación hemodinámica severa, una situación de shock y requiere ventilación mecánica. No nos dicen que tenga ninguna contraindicación para realizar fibrinolisis, así que ésta sería la opción más adecuada por su rapidez de administración y acción.
La heparina sódica se reserva para casos en los que el paciente está estable.
La tromboendarterectomía podría realizarse de urgencia en centros seleccionados (no disponible en todos) en pacientes en los que estuviera contraindicada la fibrinolisis sistémica, o bien en centros donde la experiencia de esta técnica sea constatada y se pueda realizar con rapidez.
El filtro en vena cava inferior es un tratamiento que se indica en el momento agudo pacientes estables, cuando tienen contraindicada la anticoagulación; o bien a posteriori, como profilaxis, en este grupo de pacientes.
Las indicaciones de realización de fibrinolisis del último documento de consenso de la SEPAR incluían pacientes en riesgo intermedio (podrían beneficiarse de ella) y riesgo alto. Clasifican el riesgo intermedio como PESIs ≥ 1 o PESI III-IV. En este subgrupo, parece que se benefician más de la fibrinolisis los pacientes con disfunción de ventrículo derecho, troponina o BNP superior al límite de corte y trombosis venosa profunda. En el subgrupo de pacientes de riesgo alto (definido por hipotensión o criterios de shock cardiogénico), está mucho más claro el uso de fibrinolisis sistémica, como el caso que nos presentan en la pregunta.
Pregunta nº 203. Respecto a la clasificación del riesgo anestésico de la Sociedad Americana de Anestesiólogos (ASA), señale la respuesta FALSA:
- Es la escala más utilizada para la valoración del riesgo anestésico.
- Valora el estado físico del paciente.
- La clasificación del paciente dependerá del tipo de cirugía a la que va a ser sometido.
- Tiene en cuenta la patología concomitante que presenta el paciente.
Respuesta correcta: 3.
La escala de clasificación de riesgo anestésico de la ASA se centra en las características del paciente, dejando de lado el tipo de cirugía a la que va a ser sometido, por tanto la respuesta falsa es la opción 3.
Pregunta nº 204
Al evaluar 1a vía aérea de un paciente durante la consulta preanestésica podemos encontrar diferentes hallazgos. Señale aquel que NO es un predictor de vía aérea difícil:
- Mallampati IV.
- Apertura bucal menor de 3 cm (distancia interincisivos).
- Distancia tiro-mentoniana mayor de 6.5 cm.
- Imposibilidad de morder el labio superior con los incisivos inferiores.
Respuesta correcta: 3
En esta pregunta, todas las demás opciones que nos presentan son predictores de vía aérea difícil. Recordemos que en la clasificicación de Mallampati el grado IV indica que a la apertura bucal sólo es visible el paladar duro.
La distancia tiro-mentoniana es predictora de vía aérea difícil cuando es menor de 6cm.
Pregunta nº 225
Los servicios de emergencias extrahospitalarias, traen a la urgencia un hombre de 40 años rescatado de su domicilio por los bomberos tras producirse un incendio con un intenso humo. A la exploración destaca presencia de «hollín» por toda la superficie corporal y fosas nasales. se encuentra estuporoso y hemodinámicamente inestable. En la analítica efectuada destaca una acidosis metabólica con lactato muy elevado. ¿Cuál de 1as siguientes actuaciones debe realizar?
- Aplicar oxígeno con alto flujo + bicarbonato IV.
- Aplicar oxígeno con alto flujo e hidroxicobalamina.
- Aplicar oxigeno con alto flujo + tiamina.
- Aplicar oxigeno con alto flujo+ naloxona.
Siento decir que ninguna opción es correcta, fallamos en lo básico. En un paciente rescatado de un incendio que tiene hollín en las fosas nasales la primera actuación a realizar es AISLAMIENTO DEFINITIVO DE LA VÍA AÉREA y ahí paramos de hablar. Alta sospecha de que ha inhalado humo, cuando queramos intubarlo puede ser demasiado tarde por el edema de glotis. La vía aérea supone la A de todo paciente politraumatizado, entre los que se incluyen los quemados. No estamos manejando la A. No hay respuesta correcta, pregunta totalmente impugnable.
Lo que supongo que los señoros del Ministerio quieren discriminar con esta pregunta, obviando lo realmente importante, es que a un paciente con sospecha de intoxicación por los componentes del humo (ácido cianhídrico y monóxido de carbono, principalmente), hay que administrar su tratamiento correspondiente: hidroxicobalamina para el cianhídrico y oxígeno a alto flujo (FiO2 1) para el monóxido de carbono.
Pero que no se incluya en el manejo, el aislamiento de la vía aérea, me parece cercano a la negligencia, cuando se especifica que tiene hollín en las fosas nasales.
Estas respuestas no son las oficiales ( las actualizaremos con las mismas en cuanto salgan) sólo reflejan la opinión de aquellos voluntarios que han elegido participar en la Iniciativa MIR 2.0 de respuesta al examen MIR.
Te animamos a que compartas esta pagina con tus amig@s. Puedes comentar sobre este tema en el foro y/o en los comentarios de esta entrada.
LAS RESPUESTAS TAMBIÉN SE PUBLICARÁN EN LOS DIFERENTES BLOGS DE LOS PROFESIONALES QUE PARTICIPAN EN LA INICIATIVA.
OS PEDIMOS DESDE AQUÍ LA MÁXIMA DIFUSIÓN A LA INICIATIVA PARA QUE LLEGUE AL MÁXIMO DE OPOSITORES MIR PRESENTES Y FUTUROS PARA QUE LES SEA DE AYUDA.