Por cortesía de Alexandre Nogueira, y Laura L. Solache @LauraLSolache del blog RESIDENCIA PATOLÓGICA
Pregunta 5
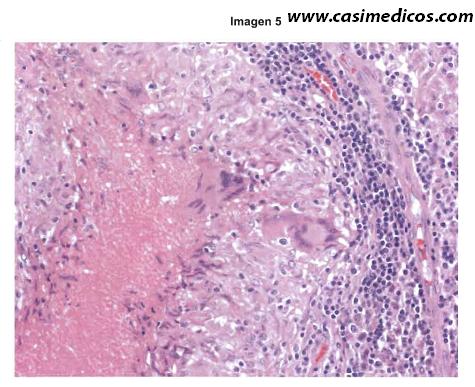
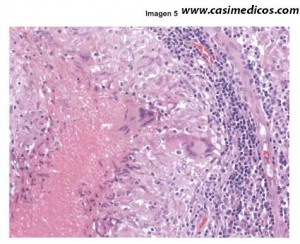
Pregunta vinculada a la imagen nº5
Un hombre de 29 años acude a la consulta por presentar aumento de tamaño de un ganglio linfático en axila desde hace tres meses. No hay otros antecedentes personales de interés, salvo un diagnóstico previo hace 9 meses de eritema indurado. El diagnóstico más probable de esta biopsia del ganglio linfático es:
- Linfadenitis dermatopática.
- Linfadenitis tuberculosa.
- Sarcoidosis.
- Linfadenitis sifilítica.
[accordions] [accordion title=»Ver respuesta» load=»hide»]Alexandre Nogueira, Respuesta correcta: 2
En la imagen vemos material amorfo granular eosinófilo compatible con detritus celular rodeado por células epitelioides, pudiendo apreciarse dos células gigantes multinucleadas (una de ellas claramente de tipo Langhans), todo ello aparentemente rodeado por linfocitos. No se observa la estructura típica de un ganglio linfático, por lo que supondremos que el examinador pretende que lleguemos a la conclusión de que el hombre tenía granulomas caseificantes en el ganglio axilar. Sabiendo que los granulomas caseificantes son típicos de la tuberculosis y que además ha tenido hace 9 meses un eritema indurado (de Bazin), también típico de esta enfermedad, llegamos a la respuesta de que estamos ante una linfadenitis tuberculosa.
La linfadenitis dermatopática está relacionada con dermatitis generalizadas (sobre todo exfoliativas y con prurito prominente), presentando histológicamente una arquitectura ganglionar preservada con ensanchamiento de zona paracortical (por aumento de número de histiocitos, células de Langerhans y células dendríticas).
La sarcoidosis tiende a formar pequeños granulomas con necrosis ausente o limitada a un pequeño foco fibrinoide central. Existe una variante necrotizante pero suele ser extraganglionar.
La linfadenitis sifilítica no suele formar granulomas caseificantes.
Laura L. Solache
En este caso, lo primero que debemos hacer es describir la foto. Vemos tejido ganglionar (linfocitos), rodeando una especie de nido de células reactivas en torno a un centro necrótico. ¿Te suena qué puede ser? Correcto, un granuloma necrotizante o caseificante. Entre las opciones que nos dan, la opción adecuada era la 2, LINFADENITIS TUBERCULOSA. La linfadenitis dermatopática se caracteriza por una hiperplasia reactiva de las células reticulares y por acumulación de macrófagos cargados de melanina, hemosiderina y lípidos; la sarcoidosis tiene granulomas pero son NO caseificantes y la sífilis, aunque podría ser correcta, no lo es porque nos preguntan por la opción más probable.[/accordion]
[/accordions]
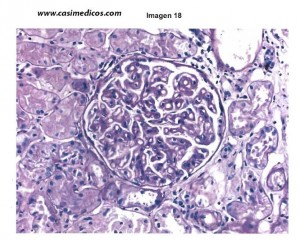
18. Pregunta vinculada a la imagen nº18:
Hombre de 61 años afecto de síndrome nefrótico con HTA de 160/90 mmHg y función renal conservada. Analíticamente, destaca una tasa de filtrado glomerular (GFR) de 50 mL/min y una proteinuria de 3’48 g/24 horas. Se realizó biopsia renal. En el estudio anatomopatológico se observó un ratio de 3/35 glomérulos esclerosados y una alteración glomerular diagnóstica (PAS x200). Se reconocieron ocasionales arteriolas con la pared engrosada y aspecto hialino. Se realizó estudio de inmunofluorescencia directa observándose depósitos de IgG +++ y de C3 ++ en el glomérulo, de carácter granular. ¿Cuál es su diagnóstico?
- Para poder diagnosticar la lesión se precisa tinción de rojo congo para excluir una amiloidosis.
- Es una glomerulonefritis segmentaria y focal.
- Es una glomerulonefritis diabética.
- Es una glomerulonefritis membranosa.
En este caso la respuesta correcta sería la 4, GLOMERULONEFRITIS MEMBRANOSA, ya que la imagen típica y clave para el diagnóstico (sobre todo en fases iniciales de la enfermedad) son los depósitos granulares finos de IgG y C3 a lo largo de las membranas basales del capilar glomerular, en la zona subepitelial.[/accordion] [/accordions]
31. Mujer de 20 años con tumoración ovárica de 15 cm, sólido-quística, detectada por ecografía tras presentar síntomas abdominales inespecíficos. En el estudio anatomopatológico de la pieza correspondiente se encuentran dientes, pelos, zonas de epitelio intestinal, áreas de epitelio escamoso (15%) y bronquial, así como elementos neuroectodérmicos y embrionarios en varias de las preparaciones histológicas. En referencia a este caso, señale el diagnóstico correcto:
- Teratocarcinoma.
- Teratoma inmaduro.
- Teratoma quístico maduro.
- Disgerminoma.
Tras leer la pregunta y las posibles respuestas, contamos con dos opciones tumorales y dos no tumorales. En ningún momento nos comentan rasgos atípicos celulares, con lo que podemos descartar sin miedo las lesiones tumorales, quedando dudas entre las respuestas 2 y 3. En este caso, tendríamos que decantarnos por el TERATOMA INMADURO, al mencionar la presencia de restos embrionarios.[/accordion] [/accordions] Pregunta 32: Mujer de 59 años que presenta diarrea crónica acuosa de 4 meses de evolución. En la endoscopia, la mucosa no mostraba aspectos relevantes. En concreto, no se observaron úlceras o áreas friables. Se realizó biopsia del colon transverso. En el estudio histopatológico se reconoció un área engrosada por debajo del epitelio de revestimiento superficial, que era más evidente mediante técnica de tricrómico de Masson y que conllevaba atrofia y denudación epitelial. También se apreció un claro incremento en la densidad de linfocitos intraepiteliales. ¿El diagnóstico de la lesión intestinal es?
- Colitis ulcerosa cronificada.
- Colitis pseudomembranosa.
- Colitis colágena.
- Enfermedad de Crohn fibrosante.
En este caso, la presencia de engrosamiento de la capa de colágeno subepitelial, más evidente con el tricrómico de Masson (tinción especial que permite diferenciar las fibras de colágeno), es patognomónica de la colitis colágena. La atrofia junto con la denudación epitelial son características de esta enfermedad, la cual no suele causar alteraciones macroscópicas de la mucosa. Un incremento de la densidad de linfocitos intraepiteliales y la ausencia de mención de alteraciones arquitecturales de las criptas (características de la colitis ulcerosa y la enfermedad de Crohn) nos apoyan en este diagnóstico.
Laura L. Solache
Todo lo que nos cuentan en este caso es típico de la COLITIS COLÁGENA. En principio, la clínica y la endoscopia pueden dejarnos un poco como al principio, pero la histología es poco más que la definición de esta patología. El criterio específico para el diagnóstico de la colitis colágena es la presencia adicional de una banda irregular de colágeno justo debajo del epitelio de superficie de la mucosa del colon en continuidad con la membrana basal, visible con la tinción de tricrómico (tiñe las fibras de colágeno tipo I), que atrapa capilares superficiales produciendo lesiones en el epitelio de superficie. Además, se acompaña de un infiltrado inflamatorio crónico en la lámina propia, compuesto fundamentalmente por linfocitos, células plasmáticas y eosinófilos.[/accordion]
[/accordions]
33. Mujer de 67 años diagnosticada de un carcinoma ductal infiltrante de mama y sin historia familiar de neoplasia. ¿Qué estudios adicionales deben realizarse en el tumor por sus implicaciones clínico-terapéuticas?
- Estudio fenotípico completo mediante citometría de flujo.
- Estudio de receptores hormonales y de HER2.
- Estudio de receptores hormonales, e-cadherina y estudio de familiares de primer grado.
- Estudio de BRCA 1-2 y estudio de familiares de primer grado.
La respuesta correcta sería la 2, ESTUDIO DE RECEPTORES HORMONALES Y DE HER2 ya que unos receptores positivos para HER2 implican una mayor agresividad del tumor pero tratamiento con trastuzumab y unos receptores hormonales positivos implicarían la utilización de hormonoterapia. La respuesta 1 es descartable de visu, mientras que la 3 y la 4 debieran descartarse ya que al tratarse de la primera mujer en la familia con carcinoma de mama, no sería obligado el estudio de los familiares de la paciente. Así mismo, la e-cadherina es importante para el diagnóstico diferencial de un carcinoma lobulillar de mama, no de uno ductal.[/accordion] [/accordions] Pregunta 34: ¿Cuál es la lesión anatomopatológica característica de la enfermedad de Creutzfeldt Jakob en el cerebro?
- Reacción inflamatoria perineuronal.
- Cuerpos de inclusión en las neuronas.
- Acúmulos de depósitos fibrilares en el intersticio.
- Vacuolización del neuropilo.[accordions]
[accordion title=»Ver respuesta» load=»hide»]Alexandre Nogueira, Respuesta correcta: 4Esta respuesta casi se podría sacar por sentido común, si sabemos que la enfermedad de Creutzfeld Jakob (ECJ) es la más característica de las encefalopatías espongiformes. En este grupo de enfermedades la lesión más típica es la vacuolización del neuropilo, que le da ese aspecto “espongiforme”. Además, la ECJ no causa reacción inflamatoria y sólo 5% de los casos presentan depósitos de amiloide en placas en “bola con pinchos” o placas “kuru”, sobre todo en la corteza cerebelosa.Laura L. Solache
Los hallazgos anatomopatológicos de la enfermedad de Creutzfeldt Jakob consisten en atrofia cerebral y cerebelosa, vacuolización del neurópilo con disminución de la población neuronal, astrocitosis marcada, placas amiloides y ausencia de infiltrado inflamatorio. Por lo tanto, la respuesta correcta es la 4, VACUOLIZACIÓN DEL NEURÓPILO.[/accordion] [/accordions]
Las respuestas también se publicarán en Wikisanidad, así como en los diferentes blogs de los profesionales que participan en la iniciativa.
Os pedimos desde aquí la máxima difusión a la iniciativa para que llegue al máximo de opositores MIR presentes y futuros para que les sea de ayuda.