APARATO DIGESTIVO
Por cortesía de @rakaral y Marina Solano y (yo mismo, @casimedicos, la 43, 44*, 45, 46, 227*. que faltaban)
Índice de contenidos
Pregunta 1
Hombre de 35 años, ex-fumador desde hace 3 meses, que presenta un cuadro de 1 mes de evolución de aumento del número de deposiciones, hasta 15 diarias, blandas, con sangre mezclada, así como molestias abdominales, urgencia defecatoria y tenesmo. En las últimas 48 horas presenta fiebre de hasta 38.5 ºC, motivo por el cual acude a Urgencias. A la exploración destaca presión arterial de 85/50 mmHg y frecuencia cardiaca de 120 lpm. El hemograma muestra una cifra de hemoglobina de 8 gldL, leucocitos 12.400 (Jor micro litro, plaquetas 435.000 (por micro litro. La PCR es de 9 mgldL. El estudio microbiológico de las heces, incluyendo coprocultivo, examen de parásitos y determinación de toxina de Clostridium difficile es negativo. La endoscopia muestra a lo largo de todo el colon la imagen que se muestra en la imagen n° 1. El examen histológico demuestra la presencia de un proceso inflamatorio crónico, con áreas de infiltración polimorfonuclear, abscesos crípticos y depleción de células caliciformes. ¿Cuál es el tratamiento de primera elección del cuadro clínico que más probablemente presenta el paciente?
- Mesalazina 4.5 gramos diarios v.o.
- Mesalazina 4.5 gramos diarios v.o. y mesalazina 1 gramo diario rectal
- Metilprednisolona 1 mg/kgldía por vía oral si el paciente tolera esta vía.
- Azatioprina 2.5 mg/kgld por vía oral. repartidos en 3 tomas.
- Infliximab 5 mg/kg. con dosis posteriores de mantenimiento cada 8 semanas
Comentario:
La respuesta correcta es: 3. Metilprednisolona 1 mg/kgldía por vía oral si el paciente tolera esta vía.
El cuadro descrito es de colitis ulcerosa; un brote agudo grave. Los brotes de actividad grave obligan al ingreso hospitalario del paciente y deben tratarse con corticosteroides sistémicos por vía intravenosa u oral si tolera, a dosis de 40-60 mg de prednisolona/día (o 1 mg/kg de peso/día o 300 mg de hidrocortisona/día). La forma de administración (dosis única, perfusión continua, dosis fragmentadas) no está establecida
Pregunta 2
El paciente del caso anterior, estando en remisión clínica y ante la elevación persistente de enzimas de colestasis es diagnosticado 4 años más tarde de colangitis esclerosante primaria mediante colangioresonancia magnética; ¿cuándo debe indicar iniciar un programa de cribado de carcinoma colorrectal mediante colonoscopia anual?
- A la edad habitual del cribado en la población general, 50 años
- 10 años antes de la edad habitual recomendada para el cribado en la población general
- A los 20 años de evolución de la enfermedad
- Entre los 8 y 10 años de evolución de la enfermedad
- En el momento del diagnóstico de la colangitis esclerosante.
Comentario:
La respuesta correcta es: 5. En el momento del diagnóstico de la colangitis esclerosante.
Se recomienda seguir estrategias de vigilancia encaminadas a la detección de focos de displasia o de cáncer colorrectal en estadios precoces, siendo aconsejable la utilización de los criterios expuestos en la guía de práctica clínica de la Asociación Española de Gastroenterología y los de la European Crohn’s and Colitis Organization:
- En pacientes con colitis extensa, colonoscopia cada 2 años a partir de los 8-10 años del diagnóstico y cada año a partir de los 20 años del diagnóstico.
- En pacientes con colitis izquierda, el mismo programa pero iniciándose a partir de los 15 años del diagnóstico.
- No realizar los controles endoscópicos durante brotes de actividad (bajo valor para diagnóstico de displasia).
- En pacientes con colangitis esclerosante, independientemente de la extensión de la colitis, deberá realizarse colonoscopia anual, incluso después de practicarse trasplante hepático
Pregunta 3
Hombre de 57 años que acude al Sevicio de Urgencias por melenas. En endoscopia alta se objetiva a nivel de la segunda porción de duodeno una masa con ulceración de la superficie intestinal en varios puntos. En la imagen radiológica del TAC (imagen n° 2) se objetiva un gran tumor dependiente de intestino delgado, abigarrado, con zonas de necrosis en su interior, con un diámetro mayor de 13 cm. Así mismo se observan múltiples metástasis hepáticas. En la biopsia que se toma durante la gastroscopia, se aprecian células fusiformes con inmunohistoquímica positiva para CD117 (c-Kit). ¿Cuál es el diagnóstico del paciente?
- Adenocarcinoma de intestino delgado estadio IV
- Tumor Neuroendocrino Gastrointestinal (Carcinoide)
- Tumor de Krukemberg
- Tumor del estroma gastrointestinal (GIST).
- Linfoma gástrico de tipo MALT
Comentario:
La respuesta correcta es: 4. Tumor del estroma gastrointestinal (GIST).
La oncoproteína CD117/c-kit ( receptor para el factor de crecimiento de la tirosina kinasa) se ha convertido en un marcador imprescindible en el diagnóstico de estos tumores: muestran la expresión en el 100% de los casos de la proteína CD117 a la inmuno-histoquimica, lo que los diferencia de otros tumores mesenquimáticos de este sistema. El Tumor Estromal Gastrointestinal (GIST) es la neoplasia mesenquimática más común del tracto digestivo; sin embargo su frecuencia representa solo un 0.1 a 3% de las neoplasias gastrointestinales. Los GISTs se originan de una célula precursora común, la célula intersticial de Cajal o marcapasos intestinal, o bien de una célula troncal más primitiva de la cual derivan la célula de Cajal y las células musculares lisas.Se pueden localizar en cualquier parte del tracto gastrointestinal, así como también en omento, mesenterio o retroperitoneo.
Un 70% se ubican en estómago, un 20-30% en el intestino delgado y un 7% en la región anorrectal. El 70-80% de los GISTs son benignos. Hallazgos sugerentes de malignidad son localización extragástrica, tamaño superior a 5 cm, un alto índice mitótico en el estudio histopatológico y la presencia de metástasis hepáticas o peritoneales. Raramente se asocia a adenopatías mesentéricas o retroperitoneales. Por lo general los GISTs afectan a pacientes mayores de 50 años y pueden ser descubiertos en forma incidental. Algunas manifestaciones clínicas son hemorragia digestiva ya sea melena o hematoquezia, dolor abdominal, masa palpable, baja de peso, nauseas y vómitos.
El tamaño varia desde pocos milímetros hasta 30 cm. Son bien delimitados con áreas internas de hemorragia, necrosis y componente quístico. Histológicamente se dividen en tumores de células fusiformes que constituyen un 70-80% de los casos y epitelioides que corresponden al 20-30% restante. Hallazgos sugerentes de malignidad son un tamaño superior a 5 cm, invasión local, gas intratumoral por necrosis y metástasis hepáticas o peritoneales.
Por todo ello, en este caso se trata de un tumor de GIST probablemente maligno.
Pregunta 4
En referencia al paciente del caso clínico anterior, señale cuál es la opción terapéutica más apropiada para el tratamiento sistémico de su tumor:
- Imatinib
- Doxorrubicina
- Lapatinib
- Bevacizumab
- Cisplatino y paclitaxel
Comentario:
La respuesta correcta es: 1. Imatinib
Imatinib es el tratamiento de elección y primera línea terapéutica en el GIST avanzado (como es nuestro caso). El imatinib es un inhibidor selectivo y potente de una familia de tirosincinasas entre las que se encuentran el KIT. La aplicación clínica del imatinib en el manejo de los tumores de la estroma gastrointestinal ha cambiado radicalmente su pronóstico, especialmente en sus formas avanzadas, ya sean metastásicas o localmente avanzadas, como es el caso que nos ocupa. Debemos considerar que, si bien imatinib es el tratamiento estándar en GIST avanzado, la resección quirúrgica es la mejor opción terapéutica, por lo que debe ser valorada en los pacientes y en cada estadio de la historia natural de la enfermedad.
Pregunta 5
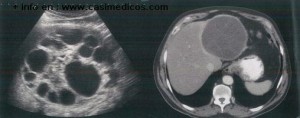
Un hombre de 40 años de origen magrebí consultó por molestias inespecíficas en epigastrio de 6 meses de evolución. No tenía historia de consumo de alcohol. En la exploración presentaba una masa palpable epigástrica como único hallazgo. La serología de virus de hepatitis B y C fue negativa. La ecografía y tomografía computerizada hepáticas realizadas se muestran en la imagen n° 3. ¿Qué prueba diagnóstica contribuye a confirmar el diagnóstico?

- Resonancia Magnética Nuclear
- Determinación del alfa-fetoproteína y antígeno carcinoembrionario
- Serología de Echinococcus granulosus.
- Serología de Entamoeba histolytica
- Biopsia percutánea
Comentario:La respuesta correcta es: 3. Serología de Echinococcus granulosus.
Por lo antecedentes del paciente (origen magrebí) y la imagen típica (masa dependiente del hígado e imagen poliquística en la ecografía), sospechamos que tiene un quiste hidatídico o hidatidosis, producida por Echiococcus granulosus. Y la serología junto con las pruebas de imagen es fundamental para el diagnóstico.
Pregunta 6
Respecto al paciente de la pregunta anterior, ¿cuál de las siguientes alteraciones es más probable encontrar?
- Elevación marcada de los reactantes de fase aguda
- Déficit de alfa-1-antitripsina
- Anemia ferropénica
- Descenso de índice de Quick
- Eosinofilia
Comentario:La respuesta correcta es: 5. Eosinofilia.
Al ser un parásito, será la alteración analítica más probable encontrar en la analítica. La eosinofilia suele ser paralela a la magnitud y extensión de la invasión tisular; cuando hay escape de fluído del quiste, aumenta la eosinofilia sanguínea y esto puede desencadenar urticaria, broncoespasmo o anafilaxis
Pregunta 35
En relación a la infección por H. pylori, señalar la respuesta FALSA:
- Se recomienda la erradicación de esta bacteria en personas con historia previa de enfermedad ulcerosa péptica, aunque se encuentren asintomáticas.
- Es recomendable la realización de un amplio despistaje y tratamiento de esta infección en la población general para disminuir la incidencia de cáncer gástrico y de enfermedad ulcerosa péptica
- Para comprobar la eliminación de la infección por H. Pylori,con la prueba del aliento con urea marcada tras el tratamiento se debe suprimir la toma de inhibidores de la bomba de protones al menos dos semanas antes.
- Se recomienda la erradicación de esta bacteria en familiares de primer grado de pacientes con cáncer gástrico.
- En pacientes con úlcera gástrica se recomienda que la comprobación de la erradicación de esta bacteria se realice con endoscopia y toma de biopsias gástricas para asegurarse de la cicatrización ulcerosa.
Comentario:La respuesta correcta es: 2. Es recomendable la realización de un amplio despistaje y tratamiento de esta infección en la población general para disminuir la incidencia de cáncer gástrico y de enfermedad ulcerosa péptica
Esta respuesta es la que es claramente FALSA; ya que no está indicado ni el despistaje ni el tratamiento en pacientes asintomáticos. No hay pruebas de que la erradicación modifique su riesgo de enfermedad y los fármacos se asocian a efectos secundarios.
Pregunta 36
El diagnóstico de gastritis crónica se realiza fundamentalmente mediante:
- Valoración de Helicobacter Pylori.
- Ecoendoscopia.
- Determinación de la vitamina B12.
- Estudio histológico
- Estudios radiológicos.
Comentario:La respuesta correcta es: 4. Estudio histológico.
Dado que la gastritis crónica no tiene una clínica específica se ha de hacer un diagnóstico diferencial sobre todo con la úlcera péptica, la hernia de hiato y la litiasis biliar, entre otros.
La visualización de la mucosa gástrica o gastroscopia no es el método diagnóstico más específico ni el más seguro para llegar al diagnóstico de confirmación. Se ha de realizar un estudio histopatológico de la biopsia gástrica obtenida. También se han de realizar estudios analíticos con determinaciones de sideremias y vitamina B12 para descartar las anemias ferropénicas y perniciosas.
Pregunta 37
Una mujer de 46 años de edad, diabética en tratamiento con insulina desde hace unos 12 años presenta sensación de saciedad, nauseas vómitos y pérdida de unos 3 kg de peso en el último mes, se sospecha una gastroparesia diabética siendo la mejor prueba para este diagnóstico una de las siguientes:
- Estudio de vaciamiento gástrico de sólidos con isótopos radiactivos.
- Manometría gástrica.
- Gastroscopia.
- Electrogastrografía.
- Rx con contraste baritado (transito gastrointestinal).
Comentario:La respuesta correcta es: 1. Estudio de vaciamiento gástrico de sólidos con isótopos radiactivos.
Antes de evaluar a un paciente con gastroparesia es importante descartar la obstrucción mediante una endoscopia o un estudio contrastado del estómago. El alimento retenido en el estómago luego de 12 horas de ayuno es sugestivo de gastroparesia. La base del diagnóstico de gastroparesia es la medición del vaciamiento gástrico de los sólidos digeribles: el diagnóstico definitivo requiere gammagrafía del vaciamiento gástrico. En este estudio se consume un alimento sólido radiomarcado y una cámara gamma externa determina el tiempo que tarda el estómago en vaciar el alimento, permitiendo una valoración fisiológica del vaciamiento gástrico que no puede obtenerse con otras técnicas.
Pregunta 38
¿Cuál de los siguientes supuestos cumple los criterios de Amsterdam-ll para el diagnóstico del síndrome de Lynch?
- Hombre diagnosticado de cáncer colorrectal (CCR) a la edad de 52 años. Padre diagnosticado de CCR a los 75 años. Hermano diagnosticado de CCR a los 61 años.
- Mujer de 48 años diagnosticada de CCR. Madre diagnosticada de CCR a los 78 años. Prima materna diagnosticada de cáncer de mama a los 39 años.
- Hombre de 70 años diagnosticado de CCR. Padre con CCR a los 45 años. Hermana con cáncer de cérvix uterino a los 61 años.
- Mujer de 71 años diagnostiacad de CCR. Hermana diagnosticada de cáncer de endometrio a los 48 años. Abuela materna diagnositacad de CCR a los 80 años.
- Hombre diagnosticado de CCR a los 51 años. Padre diagnosticado de CCR a los 70 años. Hermano diagnosticado de CCR a los 45 años
Comentario:
La respuesta correcta es: 5. Hombre diagnosticado de CCR a los 51 años. Padre diagnosticado de CCR a los 70 años. Hermano diagnosticado de CCR a los 45 años
Criterios de Ámsterdam II (Criterios Revisados por el International Collaborative Group sobre Cáncer Colorectal no Poliposo Hereditario (HNPCC) en 1998)
- Tres o más familiares con cáncer asociados a HNPCC (cáncer colorrectal o cáncer de endometrio, intestino delgado, uréter, o pelvis renal) más todos de los siguientes:
- Un paciente afectado debería ser familiar de primer grado de los otros dos;
- Dos o más generaciones sucesivas deberían ser afectadas;
- Cáncer en uno o más familiares afectados debería ser diagnosticado antes de los 50 años de edad;
- La poliposis familiar adenomatosa debería ser excluida de los casos de cáncer colorrectal;
- Los tumores deben ser verificados por un examen histopatológico.
La respuesta 1 no es porque ninguno ha sido diagnosticado de cáncer antes de los 50 años de edad
La respuesta 2 y 3 no son porque el cáncer de mama y de cérvix no están incluídos en los criterios.
La respuesta 4 no es porque no son familiares de primer grado (si no de segundo) y no están afectadas dos o más generaciones sucesivas.
La respuesta 5 sí cumple dichos criterios.
Pregunta 39
39. Un paciente de 75 años con cirrosis hepática que presenta ascitis moderada y tiene varices esofágicas grandes y una Puntuación de Child-Pugh de 9 puntos (clase B), se le ha detectado en una ecografía abdominal una lesión hepática única de 3 cm. de diámetro que es hipervascular en fase arterial del angio-TAC. ¿Cuál es la actitud terapéutica más correcta en este caso?
- Iniciar Sorafenib oral
- Practicar una resección quirúrgica del tumor.
- Realizar un tratamiento local mediante técnicas de ablación percutánea.
- Proponer un trasplante hepático.
- Tratar con quimioembolización arterial del tumor.
Comentario:
La respuesta correcta es: 4. Proponer un trasplante hepático (TH)
(Según las RESPUESTAS CORRECTAS APROBADAS PROVISIONALMENTE POR LA COMISIÓN CALIFICADORA, seria la 3).
En el caso de la cirrosis hepática la indicación de TH vendría indicada por la aparición de complicaciones tales como ascitis refractaria o de difícil control, síndrome hepatorrenal, peritonitis bacteriana espontánea, encefalopatía y hepatocarcinoma celular (HCC).
La lesión que describe el angioTC y teniendo en cuenta que se trata de un paciente cirrótico, es compatible con un HCC. Los criterios aceptados para el TH en el caso de HCC son los siguientes: La presencia de un único tumor menor o igual a 5 cm de diámetro o hasta 3 nódulos cada uno de ellos menores o iguales a 3 cm de diámetro. (Nuestro paciente tiene un tumor único de 3 cm de diámetro)
Por otro lado, independientemente del hepatocarcinoma, la presencia de cirrosis grado B de Child Pugh con ascitis o encefalopatía son criterios suficientes para incluir al paciente en lista de espera. (El enunciado de la pregunta nos dice que se trata un Child B con ascitis moderada)
ojo con la edad!!!! La edad avanzada especialmente > 65 años es considerada por muchos grupos como una contraindicación RELATIVA para el TOH. Es necesario valorar la existencia de otras enfermedades extrahepáticas asociadas. En nuestro caso es un paciente de 75 años en el que NO se especifican comorbilidades asociadas… Que duda cabe por tanto que al menos deberíamos PROPONERLO para el trasplante, a fin de cuentas la respuesta 3 no es una respuesta absoluta, no dice que esté indicado trasplantarle sí o sí… Sólo dice que lo PROPONGAS!
Con todo lo anterior considero que la respuesta más apropiada sería la 3. Podríamos tener dudas con la respuesta 5, ya que en muchos centros mientras el paciente está en lista de espera, se le realizan tratamiento ablativo de la masa tumoral mediante radiofrecuecia o quimioembolización… Pero lo más lógico a mi entender sigue siendo proposición para TOH (independientemente de que luego te lo contraindiquen creo que al menos hay que proponerlo) Que duda cabe que lo que inicialmente parecía una pregunta muy sencilla, le acaban rizando el rizo…
Pregunta 40
Hombre de 20 años previamente sano y sin antecedentes personales de interés que es llevado al servicio de urgencias por presentar agitación durante las últimas 24 horas. Durante la semana previa sus familiares le han notado coloración amarillenta de piel y de conjuntivas. Consumidor ocasional de cocaína y éxtasis y los fines de semana de alcohol (20 gramos). Mantiene relaciones sexuales de riesgo sin protección adecuada. Tempenltua 37°C. Presión arterial 110/60 mmHg. En la exploración física se observa agitación psicomotriz y desorientación en tiempo y en espacio, asterixis e ictericia en piel y mucosas, gingivorragias y epistaxis. El resto de la exploración física sin datos patológicos. Las pruebas de laboratorio demuestran hiperbilirrubinemia (25 mg/dl), ALT (GPT) y AST (GOT) mayores de 1000 UIIL; prolongación del tiempo de Protrombina (actividad < 40%, INR 1 5). Indique el diagnóstico más probable del cuadro que presenta el paciente:
- Síndrome hemolítico urémico.
- Hepatitis alcohólica (esteatohepatitis alcohólica grave).
- Hepatitis aguda fulminante (insuficiencia hepática aguda grave).
- Intoxicación por éxtasis.
- Síndrome de abstinencia de cocaína.
Comentario:
La respuesta correcta es: 3. Hepatitis aguda fulminante (insuficiencia hepática aguda grave o IHAG)
La hepatitis aguda fuminante es una entidad que se presenta en individuos previamente sanos (por tanto se excluyen de esta entidad los pacientes con hepatopatía crónica previa). Suele afectar a individuos jóvenes (Nuestro paciente es un varón de 20 años previamente sano). Cursa con aparición en menos de 8 semanas de signos de insuficiencia hepática grave expresada como:
- Disminución protrombina (Nuestro paciente tiene una AP < 40%)
- Signos de ecefalopatía hepática (agitación, desorientación, asterixis…)
En el enunciado especifican que el tiempo que transcurre entre la aparición de ictericia y los signos de encefalopatía hepática es de una semana. (Si el cuadro neurológico hubiese precedido a la ictericia, entonces sería un curso hiperagudo). En cuanto a la etiología: hepatitis aguda vírica (el paciente del enunciado ha tenido relaciones sexuales de riesgo), fármacos, drogas ilegales (nuestro paciente es consumido de cocaína y éxtasis), tóxicos, patología vascular, otras menos comunes. Las manifestaciones extrahepáticas son muy frecuentes, entre ellas la hemorragia derivada de las alteraciones de la coagulación secundaria al fallo hepático. (Gingivorragias, epistaxis). En esta entidad las transaminasas están muy elevadas (> 1000!!).
Teniendo en cuenta todo lo anterior nuestro paciente cumple criterios de IHAG
Pregunta 41
En relación al virus de la hepatitis C, ¿cuál de las siguientes afirmaciones es FALSA?
- Es un virus RNA.
- El genotipo más frecuente en España es el genotipo 1.
- El genotipo 3 responde mejor al tratamiento que el genotipo l.
- Puede ser causa de cirrosis hepática.
- El tratamiento consiste en administrar ribavirina en monoterapia.
Comentario:
La respuesta correcta es: 5. El tratamiento consiste en administrar ribavirina en monoterapia.El VHC es un virus de RNA de la familia Flaviviridae. (Respuesta 1 verdadera)
En el norte de América predomina el genotipo 1a, seguido de 1b, 2a, 2b y 3a. En Europa predomina el genotipo 1b seguido de 2a, 2b, 2c y 3a. Los genotipos 4 y 5 se dan casi exclusivamente en África. → En España el genotipo 1 es el más frecuente. (Respuesta 2 verdadera).
Los genotipos 2 y 3 requieren un esquema terapéutico más corto que los genotipos 1 y 4, precisamente porque éstos últimos responden peor al tratamiento (son genotipos de peor pronóstico) (Respuesta 3 verdadera)
El VHC claro que “PUEDE” ser causa de cirrosis, de hecho es una de las principales causas de cirrosis en nuestro medio junto con el alcohol!! (Respuesta 4 verdadera)
El tratamiento de elección es la combinación de Interferon Pegilado y Ribavirina. En la actualidad se está empezando con la Triple terapia en casos indicados → Respuesta 5 FALSA.
Pregunta 42
Mujer de 62 años que ingresa por ictericia franca. Se realiza una colangioRMN que muestra una masa en la cabeza del páncreas y estenosis de colédoco adyacente a la masa pero también una estenosis de conducto hepático común. Una PAAF de la masa no muestra células malignas. Debido a una crisis de broncoespamo no relacionada con el problema pancreático se administran corticoides. Curiosamente la ictericia cede. Se realiza un TC abdominal y la masa ha disminuído de tamaño, apreciándose una menor dilatación de la vía biliar. ¿Qué prueba sería más útil para confirmar la causa más probable del cuadro?
- Determinación serológica de IgG4.
- PET-TC.
- Gammagrafía con octreótido marcado.
- Rx tórax.
- Estudio serológico del VIH
Comentario:
La respuesta correcta es: 1. Determinación serológica de IgG4.
El caso clínico que nos presentan en compatible con una pancreatitis AUTOINMUNE, la cual puede ser de tipo 1 (afectación de otros órganos, enfermedad sistémica con IgG4 +) o de tipo 2 (No afectación sistémica, IgG4 -). Hay que hacer diagnóstico diferencial con el carcinoma pancreático. Clínicamente puede presentarse como pancreatitis aguda, crónica o más frecuentemente como ictericia obstructiva.
Diagnóstico
- ColangioRMN: Dilatación vías biliares → CPRE con citología negativa para células malignas.
- Buena respuesta a corticoides que se comprueba mediante nueva realización de pruebas de imagen
- Una concentración sérica de IgG4 dos veces por encima del límite superior de la normalidad es muy sugestiva de pancreatitis autoinmune. OJO!! La Colangitis Esclerosante Primaria (CEP) también cursa con IgG4 elevada y manifestaciones clínicas similares… Sin embargo, la panreatitis autoinmune responde a corticoides y la CEP NO!.
Pregunta 43
Una mujer de 55 años ingresa en el hospital con el diagnóstico de pancreatitis aguda. ¿Cuál de las siguientes pruebas o determinaciones analíticas NO es útil para predecir la gravedad de esta enfermedad?:
- Tomografia axial computarizada (TAC) del abdomen.
- Creatinina en sangre.
- Niveles de amilasa y lipasa en sangre.
- Hematocrito.
- Nitrógeno ureico en sangre (BUN).
Comentario:
La respuesta correcta es:la 3. Si bien el diagnóstico de una pancreatitis se suele establecer por el aumento de la amilasa sérica total. Después de 48 a 72 horas, incluso persistiendo los signos de pancreatitis, las cifras de amilasa sérica total vuelven a ser normales. No hay una correlación definida entre la gravedad de la pancreatitis y el grado de aumento de la amilasa sérica. ( Isselbacher K.J., Braunwald E., Wilson J.D., Martín J.B., Fauci A.S., Kasper D.L. Harrison: Principios de Medicina Interna. 13a Edición. Editorial Interamricana – McGraw – Hill, 1994; vol I, cap 274:1748-1756.)
Pregunta 44
Paciente con pancreatitis aguda. En Tomografia Axial Computerizada (TAC) realizada a las 72 horas de ingreso se aprecia una necrosis del 50% del páncreas. A la 3a semana de ingreso el paciente comienza con fiebre elevada y leucocitosis. Se solicita radiografía de tórax urgente y sedimento urinario, siendo ambos normales. Señale el siguiente paso a seguir:
- Punción aspiración con aguja fina de necrosis pancreática guiada por ecografía o TAC.
- Aspirado broncoalveolar, cultivo de orina y hemocultivos.
- Resonancia Magnética Nuclear abdominal.
- Colecistectomía urgente.
- Ecoendoscopia con punción de la necrosis.
Comentario:
La respuesta correcta es:la 1. La necrosis pancreática en su evolución, se infecta en una mayoría de casos, lo cual es indicación de cirugía. Para su diagnóstico es muy útil la punción pancreática percutánea dirigida por TC, seguida a veces de drenaje con catéter percutáneo.
Pregunta 45
¿En cuál de las siguientes entidades que se enumeran a continuación NO es característico la presencia de signos o síntomas de malabsorción?:
- Enfermedad de Whipple.
- Linfangiectasia intestinal.
- Esprúe celiaco.
- Abetalipoproteinemia.
- Enfermedad de Wilson.
Comentario:
La respuesta correcta es:la 5. Algunas causas de malabsorción son, entre otras:
- SIDA y VIH
- Atresia biliar
- Celiaquía
- Ciertos medicamentos (colestiramina, tetraciclina, algunos antiácidos, algunos medicamentos empleados para tratar la obesidad, colchicina, acarbosa, fenitoína)
- Ciertos tipos de cáncer (linfoma, cáncer pancreático, gastrinoma)
- Ciertos tipos de cirugía (gastrectomía con gastroyeyunostomía, tratamientos quirúrgicos para la obesidad, extirpación parcial o completa del íleon)
- Colestasis
- Enfermedad hepática crónica
- Intolerancia a la proteína de la leche de vaca
- Enfermedad de Crohn
- Daño por tratamientos de radiación
- Infección parasitaria, lo que incluye Giardia lamblia
- Intolerancia a la proteína de la leche de soya
- Enfermedad de Whipple
La abetalipoproteinemia o Síndrome de Bassen-Kornzweig, es una enfermedad que afecta al tracto digestivo, cuya principal característica es la incapacidad que tiene el organismo de absorber adecuadamente los componentes grasos del alimento a través del intestino.
Pregunta 46
Cual de las siguientes entidades clínicas NO es objeto de estudios endoscópicos repetidos (de seguimento) para el despistaje precoz de neoplasia digestiva.
- Esófago de Barret.
- Pólipos adenomatosos de colon.
- Hernia hiatal en pacientes con reflujo clínico sintomático.
- Familiares de primer grado con cáncer de colon.
- Pancolitis ulcerosa de más de 10 años de evolución.
Comentario:
La respuesta correcta es: la 3.La mayoría de los síntomas de la hernia de hiato se pueden aliviar con el tratamiento.Solo si no se logra controlar los síntomas con estas medidas, o si se presentan complicaciones, puede ser necesaria una reparación quirúrgica de la hernia. No necesitando estudios endoscopicos periódicos.
Pregunta 227
¿Cuál de las siguientes NO puede ser considerada una condición premaligna de cáncer del aparato digestivo?:
- Adenoma de colon.
- Esofagitis cáustica.
- Ulcera gástrica.
- Anemia Perniciosa.
- Esófago de Barrett.
Comentario:
La respuesta correcta es:la 3. Son lesiones digestivas precancerosas, entre otras:
- Esofagitis grado IV y esófago de Barrett
- Gastritis difusa con anemia perniciosa
- Enfermedad de Menetrier
- Poliposis familiar colónica ( y el adenoma de colon)
- Enfermedad inflamatoria intestinal: Colitis ulcerosa
Uno de los factores de riesgo asociados al desarrollo de carcinoma epidermoide de esófago son las Lesiones por cáusticos. Con lo cual, la unica que nos queda es la Úlcera gástrica; que más que precanceroso sería considerado un cáncer ulcerado desde el principio.
fuente
http://wikisanidad.wikispaces.com/Aparato+digestivo+2013