OFTALMOLOGÍA
Por cortesía de @ocularistweet del blog Ocularis
La numeración corresponde a la Versión 7 del examen
29. Pregunta vinculada a la imagen nº 15

Paciente de 67 años que refiere disminución de agudeza visual unilateral y metamorfopsia de rápida evolución. La retinografía adjunta presenta la imagen del ojo afecto. El diagnóstico más probable sería:
- Degeneración macular asociada a la edad
- Desprendimiento de retina
- Retinosis pigmentaria
- Trombosis vena central de la retina isquémica
- Melanoma coroideo ecuatorial
Respuesta correcta: 1. Degeneración macular asociada a la edad
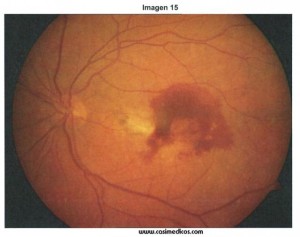
La imagen nº 15 corresponde a la fotografía del fondo de un ojo izquierdo que presenta una hemorragia macular de tamaño grande. Las causas más habituales de hemorragia macular son la degeneración macular asociada a la edad, las oclusiones vasculares, y otras retinopatías con lesiones vasculares como la diabetes mellitus.
El desprendimiento de retina no cursa con sangrado, sino que la retina (normalmente no toda, sino una parte de ella) no está aplicada en su posición y queda libre en la cavidad vítrea. La sintomatología descrita podría ser compatible con un desprendimiento de retina, aunque lo habitual es que presente un escotoma, una pérdida campimétrica.
La retinosis pigmentaria es una enfermedad degenerativa crónica bilateral que afecta paulatinamente a la visión con una pérdida campimétrica progresiva, y peor visión en condiciones escotópicas (por la noche). Las máculas, y por tanto la visión central y la agudeza visual, suelen preservarse. Es posible que se añadan complicaciones maculares, pero su evolución no es rápida. Por tanto la sintomatología no coincide. Tampoco la imagen de fondo de ojo, ya que la retinosis pigmentaria no tiene hemorragia macular y sí una alteración del epitelio pigmentario periférico.
La trombosis de vena central de la retina podría hacernos dudar, ya que la clínica explicada puede ser compatible. Este tipo de oclusión vascular afecta a la visión rápidamente, habitualmente es unilateral, más frecuente a partir de los 60 años, y el paciente suele referir pérdida de agudeza visual. Bien es cierto que la metamorfopsia es más característico de degeneración macular asociada a la edad que de trombosis venosa. Pero la retinografía nos da la pista definitiva. La trombosis de vena central cursa con hemorragias abundantes dispesas por toda la retina, no una hemorragia grande circunscrita al centro de la mácula. Como curiosidad, el término “isquémica” de esta opción se refiera a la forma isquémica de la enfermedad. Quizás estaría mejor redactado como “Forma isquémica de una trombosis de vena central de la retina”. Tal como está escrito, parece que se refiere a que hay una trombosis en una “retina isquémica”. Mala redacción, además de que falta un “de” entre “trombosis” y “vena”.
El melanoma de coroides suele debutar con una pérdida visual campimétrica o escotoma. Se ve en la fotografía como una lesión abultada de color oscuro, que puede asociarse a un desprendimiento de retina. No es lo más habitual que encontremos hemorragias. Por otra parte, nos dan la pista de que el melanoma es “ecuatorial”, situado en el ecuador de la retina, es decir, lejos de la mácula. Y en la fotografía vemos una hemorragia en la mácula. Por lo tanto esta opción sería fácil de descartar.
Por último, la opción correcta es la degeneración macular asociada a la edad, concretamente la forma exudativa, que cursa con hemorragia en la retina, metamorfopsias y pérdida de agudeza visual. Como curiosidad, esta respuesta se podría contestar “por intuición” sin ver la fotografía, porque la sintomatología es la más compatible.
30. Pregunta vinculada a la imagen nº 15
La siguiente prueba diagnóstica más adecuada a realizar en este paciente es:
- Angiofluoresceingrafía
- Potenciales evocados visuales
- Toma de muestra vítrea mediante vitrectomía
- Resonancia magnética nuclear
- Campimetría computarizada
Respuesta correcta: 1. Angiofluoresceingrafía
Si hemos acertado la pregunta anterior, esta no entraña demasiada dificultad. La angiofluoresceingrafía, o angiografía fluoresceínica, es el estudio de los vasos sanguíneos retinianos mediante fotografías seriadas utilizando un contraste, la fluoresceína. Es útil para encontrar lesiones vasculares o que afectan a la circulación retiniana. Está indicada en la forma exudativa de la degeneración macular asociada a la edad, ya que se trata de una membrana neovascular, un tejido fibrovascular anómalo que tiene vasos sanguíneos de nueva aparición. Captan la fluoreceína y muestran un patrón característico.
Los potenciales evocados visuales estudian la transmisión del impulso nervioso a través del nervio óptico. Es útil en neuropatías, pero no en lesiones de mácula.
La toma de muestra vítrea mediante vitrectomía se utiliza para cultivo en busca de agentes patógenos, en el contexto de una infección intraocular (endoftalmitis), o bien el examen de las células que pueda haber en el gel vítreo, en el contexto de una inflamación o una neoplasia. Se trata de enfermedades muy diferentes a la del caso.
La resonancia magnética nuclear es útil en el estudio de tumores intraoculares, para afinar el diagnóstico en el caso de que otras pruebas más directas no determinen la causa, y sobre todo para estudiar la extensión del tumor. Tampoco resulta útil en la degeneración macular.
La campimetría computarizada estudia la función visual en global, principalmente la parte periférica del campo de visión. Debido a que la degeneración macular asociada a la edad afecta principalmente a la visión central, el parámetro funcional que utilizamos es la agudeza visual, siendo la campimetría de escasa utilidad.
213. La causa más frecuente de pérdida visual irreversible en el mundo occidental en personas de más de 50 años es:
- Retinopatía diabética
- Glaucoma crónico simple
- Degeneración macular asociada a la edad
- Desprendimiento de retina
- Cataratas
Respuesta correcta: 3. Degeneración macular asociada a la edad
Ésta es la pregunta más controvertida de las tres adjudicadas a oftalmología. Podemos descartar con relativa facilidad tres opciones. La retinopatía diabética es una causa importante de pérdida visual en personas jóvenes, pero a partir de los 50 años, su prevalencia no disminuye pero se ve superada por otras enfermedades como el glaucoma y la degeneración macular. El desprendimiento de retina también produce pérdida visual irreversible, pero a partir de los 50 años su prevalencia tampoco puede competir con las dos opciones citadas. Y por último, las cataratas no producen pérdida visual irreversible precisamente porque se pueden operar.
La degeneración macular asociada a la edad es la principal causa de pérdida visual irreversible en el paciente mayor, y su prevalencia se dispara a partir de los 60-65 años. Por otra parte, el glaucoma es una enfermedad muy frecuente: depende de las series puede afectar entre el 1% y el 4% de la población, y su prevalencia aumenta con la edad. Se estima que más de la mitad de los pacientes con glaucoma no están diagnósticados, por lo que su prevalencia puede ser superior a la conocida. Hay que destacar que gran parte de los pacientes con glaucoma tienen pérdidas en su campo visual y no son conscientes de ello. Esta pérdida es irreversible, aunque para la mayoría de los pacientes eso no afecte a sus vidas. Dada la ambigüedad del enunciado, las pérdidas campimétricas leves que pasan desapercibidas deberían considerarse como incluidas en la definción. Por otra parte, el punto de corte de edad también ofrece dudas: de los 50 a los 60-65 años hay pocos casos de degeneración macular asociada a la edad en comparación con los casos de glaucoma. Si incluimos esta franja de edad, de potenciales glaucomatosos pero sin degeneración macular, nos pueden quedar dudas.
Aun con estas reticencias, la respuesta que deberemos responder es la degeneración macular asociada a la edad. Parece que esta pregunta está sacada directamente de un libro muy utilizado en la oftalmología llamado, “Oftalmología clínica” de Jack J. Kansky. En su sexta edición, página 619, en el apartado de prevalencia, dice textualmente “La DMAE es la principal causa de pérdida visual irreversible en el mundo occidental en las personas de más de 50 años”
Preguntas ectópicas
Estas preguntas no están incluidas en el apartado de oftalmología, pero con conocimientos de oftalmología podemos deducir la respuesta:
37. Juan tiene 60 años, fuma dos paquetas/día desde hace años y refiere desde hace 6 meses tos persistente. Comprueba que su párpado izquierdo está más caído y que la pupila de ese ojo es más pequeña. Juan refiere que la parte medial de su mano izquierda está adormecida y con menos fuerza. Su médico comprueba la ptosis palpebral y la miosis izquierda; comprueba que puede cerrar con fuerza ambos párpados simétricamente y que las dos pupilas responden correctamente a la luz. Además comprueba que no suda por la hemicara izquierda, que siente menos el pinchazo en la superficie interna de dicha mano y que tiene menos fuerza en la prensión de dicha mano. Respecto a la sintomatología ocular, ¿dónde se localiza la lesión?
- Las fibras simpáticas, en algún nivel que abarcaría desde el hipotálamo a la columna de Clark intermedio-lateral de la médula dorsal.
- El nervio motor ocular común izquierdo en el mesencéfalo.
- El núcleo de Edinger-Westphal, encima del núcleo del nervio motor ocular común izquierdo.
- Las fibras parasimáticas, en algún nivel que abarcaría desde el núcleo de Edinger-Westphal hasta el músculo constrictor de la pupila izquierda.
- El músculo tarsal exclusivamente.
Respuesta correcta: 1. Las fibras simpáticas, en algún nivel que abarcaría desde el hipotálamo a la columna de Clark intermedio-lateral de la médula espinal.
La sintomatología de miosis, ptosis e hiposudoración es la típica del síndrome de Claude-Bernard-Horner. Se produce un bloqueo de las fibras simpáticas que inervan el músculo de Müller (que es auxiliar del elevador del párpado superior) y el dilatador de la pupila. Por lo tanto encontraríamos, en el lado afectado, caída del párpado superior y miosis. La pupila se cierra bien (esfinter intacto) pero se dilata mal (dilatador afectado). La causa parece claramente un tumor pulmonar debido a los antecedentes de tabaquismo y que también está afectando al plexo braquial. Si sabemos que la afectación es del simpático, podemos responder directamente la opción 1.
Una afectación del nervio motor ocular común produciría un estrabismo agudo con diplopia, a no ser de que la ptosis sea completa. La pupila estaría normal si se afecta el núcleo motor voluntario, o estaría dilatada si se dañan las fibras parasimáticas, pero nunca habría miosis.
Como las pupilas responden correctamente a la luz, el reflejo fotomotor está intacto. Por tanto no se afecta ni el núcleo de Edinger-Westphal ni las fibras parasimáticas.
Y por supuesto, un daño en el supuesto “músculo tarsal” no explica ni la caída del párpado ni la anisocoria ni la hiposudoración.
56. Un hombre de 30 años (caso índice) afecto de atrofia óptica de Leber presenta la mutación del genoma mitocondrial LHON11778A. En el consejo genético se le informará de los riesgos de transmisión de la enfermedad a su descendencia. ¿Qué información es la correcta?
- El caso índice transmitirá la enfermedad a todos sus descendientes varones (herencia holándrica).
- La enfermedad se transmitirá al 50% de los descendientes del caso índice, independientemente de su sexo.
- La enfermedad se transmitirá a todos los descendientes del caso índice, por ser de herencia paterna.
- La enfermedad se transmitirá a los descendientes de sexo femenino, pero a ningún varón.
- La enfermedad no se transmitirá a los descendientes del caso índice, por ser de herencia materna.
Respuesta corrrecta: 5. La enfermedad no se transmitirá a los descendientes del caso índice, por ser de herencia materna.
La neuropatía óptica de Leber es una enfermedad del ADN mitocondrial, tal como lo indica el enunciado. Por tanto un varón no transmite la enfermedad, ya las mitocondrias del embrión provienen del óvulo y no del espermatozoide.
145. Mujer de 40 años que consulta por aproximadamente 20 episodios al día de dolor intenso, periocular izquierdo de 15 minutos de duración, acompañado de intenso lagrimeo y rinorrea. Su exploración y resonancia magnética son normales. Su tratamiento de elección sería
- Indometacina
- Lamotrigina
- Verapamilo
- Prednisona
- Carbonato de litio
Respuesta correcta: 1. Indometacina
El cuadro clínico descrito es típico de la hemicránea paroxística. La clínica es típicamente ocular, con lagrimeo y dolor en esa zona. También se acompaña de rinorea. Los síntomas son parecidos a la cefalea en racimos, aunque en el caso de la hemicránea paroxística los episodios son más cortos y numerosos a lo largo del día. Su tratamiento de elección es la indometacina.
fuente
http://wikisanidad.wikispaces.com/