Por cortesía de Guillermo Ropero @guiropero del blog Paciencia Médica y Fernando Roque (@froquer2)
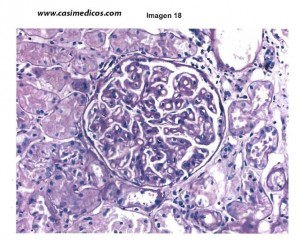
18. Pregunta vinculada a la imagen n.º 18. Hombre de 61 años afecto de síndrome nefrótico con HTA de 160/90 mmHg y función renal conservada. Analíticamente, destaca una tasa de filtrado glomerular (GFR) de 50 ml/min y una proteinuria de 3,48 g/24 horas. Se realizó una biopsia renal. En el estudio anatomopatológico se observó un ratio de 3/35 glomérulos esclerosados y una alteración glomerular diagnóstica (figura 1, PAS, x200). Se reconocieron ocasionales arteriolas con la pared engrosada y aspecto hialino. Se realizó estudio de inmunofluorescencia directa observándose depósitos de IgG +++ y C3 ++ en el glomérulo, de carácter granular. ¿Cuál es su diagnóstico?
1. Para poder diagnosticar la lesión se precisa tinción de rojo congo para excluir una amiloidosis.
2. Es una glomerulonefritis segmentaria y focal.
3. Es una glomeruloesclerosis diabética.
4. Es una glomerulonefritis membranosa.
[accordions] [accordion title=»Ver respuesta» load=»hide»]RESPUESTA CORRECTA:@guiropero – Opción 4. La GN membranosa es la causa más frecuente de síndrome nefrótico en el adulto. Se caracteriza por el engrosamiento de la pared de los capilares glomerulares debido al depósito de complejos inmunes (entre ellos inmunoglobulina G y la fracción C3 del complemento) a lo largo del espacio subepitelial, sin cambios inflamatorios ni proliferativos. La presencia de lesiones esclerosantes focales en los glomérulos se considera un factor de mal pronóstico.
P.S.: Comentada la pregunta con un nefrólogo opina que puede ser la opción 2, GN segmentaria y focal.
Respuesta correcta: 4. Explicación: @froquer2 En la biopsia se ve un engrosamiento generalizado de los vasos glomerulares, y tanto la clínica de síndrome nefrótico no puro como los datos de la inmunofluorescencia son consistentes con una glomerulonefritis membranosa, que es la causa más frecuente de síndrome nefrótico en el adulto.[/accordion] [/accordions]
40. ¿Cuál de las siguientes cifras de albúmina en orina se define como microalbuminuria?
1. Menos de 30 mg en 24 horas.
2. Menos de 300 mg en 24 horas.
3. Entre 30 y 300 mg/g de creatinina.
4. Entre 300 y 1000 mg/g de creatinina.
[accordions] [accordion title=»Ver respuesta» load=»hide»]RESPUESTA CORRECTA:@guiropero – Opción 3. La microalbuminuria se define como la excreción entre 30-300 mg en orina de 24 horas, o entre 30-300 mg/g de creatinina en orina fraccionada.
Respuesta correcta: 3. Explicación: @froquer2 Pregunta de memoria pura y dura. Otras definiciones son la de 30-300 mg/24 horas, 20-200 µg/min y la de la respuesta 3, que se usa sobre una toma aislada, idealmente repetidas.[/accordion] [/accordions]
111. En una paciente con artritis reumatoide en tratamiento con metotrexate, prednisona e indometacina que presenta de forma aguda edemas y aumento de la creatinina plasmática con un sedimento de orina poco expresivo y proteinuria inferior a 100 mg/24 h la causa más probable es:
1. Amiloidosis renal.
2. Glomerulonefritis secundaria a la artritis reumatoide.
3. Insuficiencia renal por antiinflamatorios no esteroideos.
4. Nefritis intersticial por metotrexate.
[accordions] [accordion title=»Ver respuesta» load=»hide»]RESPUESTA CORRECTA:@guiropero – Opción 3. La insuficiencia renal aguda prerrenal por AINEs parece la opción más plausible en este caso. La nefritis túbulo-intersticial por metotrexate es menos probable por la ausencia de rash, fiebre o eosinofilia, que aunque son poco frecuentes en el MIR suelen aparecer. Aunque en la AR es relativamente frecuente la aparición de GMN y amiloidosis renal, el sedimento de orina anodino y la ausencia de proteinuria hacen poco probables estas opciones.
Respuesta correcta: 4.Explicación: @froquer2 La amiloidosis cursa con proteinuria habitualmente de rango nefrótico, y tiene un curso más crónico. Las GMN asociadas a la artritis reumatoide alteran de forma característica el sedimento, y la insuficiencia renal por AINEs es de curso más crónico, con necrosis papilar. Así, lo más probable dado el curso y las alteraciones descritas es la nefritis intersticial por metotrexate, que es más tóxica directamente que alérgica, y de ahí la ausencia de piuria, eosinofilia, fiebre u otros datos de hipersensibilidad.[/accordion] [/accordions]
112. La ecuación MDRD permite calcular el filtrado glomerular con una fórmula abreviada que incluye, además de la creatinina sérica, los siguientes parámetros EXCEPTO:
1. Edad.
2. Talla.
3. Sexo.
4. Raza.
[accordions] [accordion title=»Ver respuesta» load=»hide»]RESPUESTA CORRECTA:@guiropero – Opción 2. La fórmula para calcular el MDRD incluye la edad, el sexo y la raza, además de la creatinina, la urea y la albúmina.
Respuesta correcta: 2.Explicación: @froquer2 La ecuación MDRD usa parámetros analíticos (creatinina, urea, albúmina), la edad, el sexo y la raza (fundamentalmente si se es afroamericano o no); pero no la talla, que sí se usa en la ecuación de Cockroft-Gault.[/accordion] [/accordions]
113: ¿Cuál de las siguientes manifestaciones es MENOS probable en la nefritis túbulo-intersticial?:
1. Proteinuria superior a 3,5 g en 24 horas.
2. Diabetes insípida nefrogéna.
3. Insuficiencia renal progresiva.
4. Acidosis tubular renal.
[accordions] [accordion title=»Ver respuesta» load=»hide»]RESPUESTA CORRECTA:@guiropero – Opción 1. La nefritis túbulo-intersticial se presenta habitualmente con proteinuria leve (inferior a 1 g/día).
Respuesta correcta: 1. Explicación: @froquer2 Aunque la proteinuria es uno de los datos de la nefritis tubulointersticial, esta suele ser en menor cantidad que en las nefritis glomerulares, donde son de rango nefrótico más habitualmente. Además, esas proteínas suelen ser de menor peso molecular (cadenas ligeras, β2-microglobulina…). La DIN, el deterioro progresivo de la función renal y la ATR sí son comunes.[/accordion] [/accordions]
114. Señale la respuesta INCORRECTA respecto al Síndrome Hemolítico Urémico (SHU):
1. El cuadro se caracteriza por la triada de anemia hemolítica microangiopática no inmune, trombocitopenia y fracaso renal agudo.
2. En algunos casos, dicho síndrome es la consecuencia de una disregulación de la vía alternativa del sistema del complemento.
3. Se acompaña de anemia hemolítica con test de Coombs positivo.
4. Los niveles altos de lactato deshidrogenasa (LDH) e indetectables de haptoglobina junto con la presencia de esquistocitos, confirman la presencia de hemólisis intravascular.
[accordions] [accordion title=»Ver respuesta» load=»hide»]RESPUESTA CORRECTA:@guiropero – Opción 3. La anemia hemolítica en el SHU es de origen microangiopático y por tanto no inmune, por lo que el test de Coombs es negativo.
Respuesta correcta: 3. Explicación: @froquer2 La anemia hemolítica que se da en el SHU es no inmune, por lo que, característicamente, el test de Coombs es negativo; no obstante existen casos de SHU inducido por neumococo en el que puede aparecer un Coombs positivo, pero no es lo característico. Respondiendo esta pregunta por MIRología, la duda surge automáticamente entre las respuestas 1 y 3, que se contradicen mutuamente (si la anemia es «no inmune») no debería ser cierta la que dice que el test de Coombs es positivo. [/accordion] [/accordions]
115. Respecto al tratamiento inmunosupresor actual utilizado en el trasplante renal es cierto todo EXCEPTO:
1. El tacrolimus se usa menos que la ciclosporina porque asocia mayor riesgo de diabetes.
2. El micofenolato mofetil inhibe la síntesis de purinas y puede producir diarrea.
3. Los esteroides son coadyuvantes de otros inmunosupresores, bloquean transcripción de interleucinas y se suelen usar en el rechazo agudo.
4. Sirolimus suele usarse en combinación con otros y puede causar hiperlipidemia.
[accordions] [accordion title=»Ver respuesta» load=»hide»]RESPUESTA CORRECTA:@guiropero – Opción 1. En la actualidad el tacrolimus es el fármaco de primera línea por delante de la ciclosporina, a pesar de aumentar la incidencia de diabetes postrasplante, ya que tiene mejores resultados en la prevención del rechazo agudo y mejora la supervivencia del trasplante.
Respuesta correcta: 1.Explicación: @froquer2 Pregunta bastante criminal, exageradamente específica, por lo que probablemente sea una mala pregunta discriminando entre opositores, pero bueno. Es un tema que puede caer perfectamente. Lo cierto es que lo he tenido que ir a mirar específicamente, pero la única falsa es la 1. Ciertamente, tiene riesgo de diabetes mellitus postrasplante, pero en una tasa aceptable, y suele ser preferible a la ciclosporina, que es peor tolerada. Sobre la 4, de hecho, la indicación del sirolimus es para administración conjunta.[/accordion] [/accordions]
174. Hombre de 87 años con antecedentes de hipertensión y gonartrosis. Situación basal con autonomía funcional y cognitiva plena que le permite continuar viviendo solo en la comunidad. Realiza tratamiento habitual con perindopril y diurético tiazídico para control de la presión arterial y toma de forma rutinaria ibuprofeno 1800 mg/día para control de los síntomas derivados de su gonartrosis. Tras control rutinario se objetiva, de forma persistente, una presión arterial de 190 y TAD 80 mmHg. ¿Cuál sería la modificación terapéutica más razonable para conseguir el control de las cifras tensionales?
1. Añadiría un bloqueante del calcio.
2. Aumentaría la dosis de hidroclorotiazida a 25 mg/día.
3. Cambiaría el ibuprofeno por paracetamol para evitar la posible influencia del mismo sobre el efecto de los hipotensores.
4. Añadiría un bloqueante alfa por la elevada prevalencia de síndrome prostático en varones de esta edad.
[accordions] [accordion title=»Ver respuesta» load=»hide»]RESPUESTA CORRECTA:@guiropero – Opción 3. Antes de intensificar el tratamiento antihipertensivo se deben solucionar las causas potenciales. En este caso se trata de un paciente añoso con un tratamiento crónico con AINEs que produce hipertensión arterial secundaria a hipoperfusión renal. La opción más razonable sería retirar el ibuprofeno y sustituirlo por un analgésico de un grupo diferente a los AINEs (paracetamol, opiáceos), vigilando posteriormente la evolución de las cifras tensionales.
Respuesta: 3.Explicación: @froquer2 Uno de los mecanismos que producen el efecto hipotensor de los IECAs como el perindopril es el aumento de la acción de las prostaglan-dinas vasodilatadores sobre el riñón, lo que disminuye la retención hidrosalina y por tanto aumenta la diuresis y disminuye la tensión arterial. Los AINEs inhiben la síntesis de pros-taglandinas y disminuyen la perfusión renal, por lo que antagonizan el efecto hipotensor de muchos antihipertensivos, incluyendo los IECAs. Por eso, lo preferible en este paciente, antes de aumentar la medicación, es cambiar el ibuprofeno por paracetamol, que no tiene este efecto, y volver a evaluarlo posteriormente.[/accordion] [/accordions]
Las respuestas también se publicarán en Wikisanidad, así como en los diferentes blogs de los profesionales que participan en la iniciativa.
Os pedimos desde aquí la máxima difusión a la iniciativa para que llegue al máximo de opositores MIR presentes y futuros para que les sea de ayuda.