Importante. La numeración de estas preguntas equivale a la versión 1 del examen.
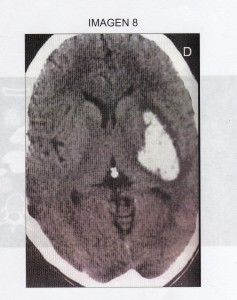
Se trata de una imagen hiperdensa en ganglios basales que sólo se puede corresponder con una hemorragia cerebral
15. Un hombre de 55 años acude a urgencias por presentar hacía 45 minutos y de forma brusca una hemiparesia izquierda. Se solicita una TC craneal que es la que se ve en la figura 8. ¿Cuál de las siguientes consideraciones en el diagnóstico le parece la más correcta?
1. La causa más probable es la hipertensión arterial.
Se trata de un cuadro de instauración brusca con una neuroimagen que muestra una hemorragia intraparenquimatosa profunda. La causa más frecuente de hemorragia cerebral intraparenquimatosa es la HTA (60% de los casos). Zarranz.
2. Se trata de una hemorragia lobar secundaria a angiopatía congófila por amiloidosis.
Incorrecta, no es una hemorragia lobar sino profunda.
3. El paciente presenta un absceso cerebral posiblemente secundario a toxoplasmosis.
Incorrecta, tanto la ausencia de fiebre como la neuroimagen (imagen hipodensa con captación de contraste en anillo) descartan el absceso.
4. El paciente presenta un ictus isquémico en el territorio profundo de la arteria cerebral media derecha.
Incorrecta, la isquemia se presenta como una imagen hipodensa.
5. El paciente presenta una trombosis del seno longitudinal superior.
Incorrecta, la clínica suele ser de hipertensión intracraneal y si se presenta con lesiones focales son corticales, no profundas.
16. En relación con el tratamiento que indicaría para este paciente, ¿cuál le parece el más apropiado?
1. Cirugía de evacuación.
Incorrecta, la cirugía de evacuación se puede considerar en determinadas hemorragias supratentoriales o en hematomas cerebelosos, no en hemorragias de ganglios basales.
2. Control de la tensión arterial, de la glucemia y de la fiebre.
Correcta, el tratamiento médico es general y sintomático.
3. Instauraría tratamiento fibrinolítico puesto que la clínica tiene menos de tres horas de evolución.
Incorrecta, el tratamiento fibrinolítico está contraindicado en caso de hemorragias.
4. Tratamiento con anticoagulación con heparina sódica.
Incorrecta, la anticoagulación está contraindicada en caso de hemorragias.
5. Iniciaría tratamiento con fármacos antiepilépticos para la profilaxis de crisis epilépticas.
Incorrecta, no está indicado la profilaxis con fármacos antiepilépticos si no se han presentado crisis. Además se consideran de alto riesgo de presentar crisis epilépticas las hemorragias lobares, los infartos isquémicos embólicos y hemorragias subaracnoideas, no en hemorragias profundas.
62. ¿Cuál de las siguientes afirmaciones NO es cierto respecto a la cefalea en racimos?
1. Aparición nocturna.
2. Presencia de síntomas vegetativos.
3. Más frecuente en varones.
4. Puede volverse crónica.
5. Duración media del episodio 8 horas.
Correcta, las 4 primeras respuestas son características de la cefalea en racimos mientras que los criterios diagnósticos refieren que la duración media de los episodios son de 15 minutos a 3 horas. Zarranz
63. ¿Cuál de los siguientes subtipos celulares NO participa en la inmunopatología de la esclerosis múltiple?
1. Linfocito T CD4+
2. Linfocito T CD8+
3. Macrófagos
4. Linfocitos B
5. Basófilos
Correcta. En las lesiones agudas de EM se detectan células T colaboradoras (CD4+) y hay una expresión anómala de los antígenos CMH clase II (macrófagos y astrocitos). Existe, además, activación de las células B, demostrada por la presencia de inmunoglobulinas sintetizadas en el sistema nervioso central. Entre los mecanismos efectores celulares destaca el efecto directo de los linfocitos CD8+. Esclerosis múltiple (O. Fernández).
64. En un paciente diagnosticado de epilepsia que presenta episodios de falta de respuesta a estímulos externos, movimientos irregulares de las cuatro extremidades, ojos cerrados, emisión de llanto y movimientos pélvicos, de cinco a veinte segundos de duración y que no responden al tratamiento con fármacos antiepilépticos. ¿Cuál es el estudio complementario con mayor probabilidad de aclarar el diagnóstico?
1. Monitorización vídeo-EEG para diagnóstico de pseudocrisis (crisis psicógenas).
Correcta. El cuadro descrito es muy sugestivo de pseudocrisis con movimientos asíncronos de las extremidades, movimientos pélvicos, llanto y mala respuesta a fármacos antiepilépticos. Zarranz
2. Holter ECG para diagnóstico de cardiopatía arrítmica.
3. EEG de rutina para diagnóstico del tipo de epilepsia (generalizada o foc
4. Resonancia magnética cerebral para detectar lesiones epileptógenas (displasia cortical, tumor, esclerosis temporal medial)
5. Determinación de glucemia capilar para diagnóstico de hipoglucemia.
65. Un hombre de 64 años, diagnosticado de miastenia gravis hace 1 año, en tratamiento con esteroides a dosis bajas (3 mg/día de deflazacort) y anticolinesterásicos, asintomático desde hace 6 meses, consulta por leve dificultad para tragar y diplopia vespertina desde hace unos días. Ingresa en el hospital por sospecha de crisis miasténica y se inicia tratamiento de la misma. Al día siguiente la paciente avisa a las 03 horas de la madrugada porque el paciente hace un ruido extraño al inspirar, como un ronquido suave, el paciente está profundamente dormido y muy sudoroso, pero no impresiona de estar fatigado. ¿Qué actitud es más correcta?
1. Tranquilizar a la enfermera y a la familia, pues el paciente es roncador habitual y está tranquilamente dormido. Se debe colocar en decúbito lateral.
2. Avisar a cuidados intensivos por sospecha de insuficiencia respiratoria aguda, para valorar posible intubación orotraqueal y ventilación asistida.
3. Hacer estudio polisomnográfico para descartar apnea del sueño.
4. Disminuir la dosis de esteroides; si tiene una miopatía esteroidea mejorará.
5. Pedir una TC torácica para descartar que timoma comprensivo sobre la tráquea asociado a la miastenia.
La correcta es la 2. Se trata de un paciente con miastenia descompensada con síntomas bulbares (disfagia) y por lo tanto riesgo de afectación de musculatura respiratoria. La clínica respiratoria se corresponde a un agotamiento de los músculos, primero inspiratorios y luego accesorios (el paciente no parece fatigado ni taquipneico porque los músculos no dan más), progresando a un coma carbónico. Urgencias neurológicas. V. Mateos
66. Mujer de 51 años que acude a urgencias por disminución brusca de agudeza visual, cefalea intensa, nauseas y vómitos. Hipotensa y afebril. Presenta oftalmoparesia derecha por afectación de III par craneal. Una TC craneal evidencia una masa en la región selar hiperdensa con erosión de las apófisis clinoides anteriores. ¿Cuál es la actitud de seguir?
1. Sospecharía meningitis química derivada de la rotura de un tumor epidermoide e iniciaría de inmediato tratamiento con corticoesteroides.
2. Indicaría la realización de una angiografía cerebral para descartar un aneurisma, ya que lo más probable es que estemos ante un caso de hemorragia subaracnoidea y la masa que se evidencia en la TC sea un aneurisma trombosado paraselar.
3. Ingreso en UCI y tratamiento del shock que padece la paciente y una vez estabilizada practicar resonancia cerebral para cirugía programada.
4. Determinación de bioquímica y hemograma urgentes, inicio de terapia con corticoesteroides a dosis elevadas y cirugía transesfenoidal urgente.
5. Punción lumbar para descartar meningitis bacteriana previo inicio de antibioterapia empírica. Una vez estabilizada la paciente estudio de la masa selar.
La apoplejía hipofisaria es un síndrome caracterizado por la aparición brusca de cefaleaacompañada de alteraciones de la motilidad ocular y un grado variable de insuficiencia hipofisaria. La causa suele ser un rápido crecimiento de una masa hipofisaria secundaria a un evento vascular (infarto o hemorragia).
Los síntomas generales pueden incluir desde vómitos o náuseas a irritación meníngea. La compresión sobre el quiasma y el nervio óptico puede causar diferentes déficits campimétricos (generalmente hemianopsia bitemporal mayor en los cuadrantes superiores) ydisminución de agudeza visual, incluso ceguera. Si la masa crece hacia los laterales de la silla turca puede comprimir los nervios oculomotores, siendo el nervio ocular motor común el más frecuentemente afectado, por su trayecto más medial en el seno cavernoso.
La prueba de elección para el diagnóstico de la apoplejía hipofisaria es la RMN, ya que el TC puede no distinguir la región con la suficiente claridad como para distinguir cambios degeretativos o quísticos de sangrados previos. El hallazgo en el TC de cráneo de erosión de las apófisis clinoides anteriores puede ir a favor de una lesión crónica, que a raíz de un fenómeno vascular agudo ha provocado la sintomatología.
El manejo de estos pacientes pasa por un control estricto de las alteraciones hidroelectrolíticas y corrección de los déficits hormonales. En situaciones inestables como en el caso que se describe, con importante alteración visual, la intervención quirúrgica suele ser de elección, con descompresión transesfenoidal.
Ayuk, McGregor, Acute management of pituitary apoplexy – surgery or conservative management?. Clinical Endocrinology 2004; 61, 747-752
Sally Murad- Kejbou and Eric Eggenberger. Pituitary apoplexy: evaluation, management, and prognosis. Current Opinion Ophtalmology 2009; 20; 456-46.
Semple et al. Pituitary Apoplexy. Neurosurgery 2005; Jan 56; 1
67. El gen de la apolipoproteína épsilon, en el cromosoma 19, poseen tres alelos, E2, E3, E4. Se conoce que interviene en el transporte del colesterol, su forma E4 se considera un factor de riesgo para:
1. Enfermedad de Alzheimer.
Correcto.
2. Enfermedad de Parkinson.
3. Corea de Huntington.
4. Enfermedad de CADASIL.
5. Ataxia-telangiectasia.
68. Un paciente de 56 años sin antecedentes personales y familiares de interés es estudiado por presentar desde hace seis meses dificultad para andar con la pierna derecha. No refiere otros síntomas. La exploración muestra una debilidad 4/5 para la flexión dorsal y eversión del pie y 4/5 para flexión e inversión del pie, estando los reflejos musculares aumentados y con Babinski presente, siendo el resto normal. El diagnóstico sindrómico sería:
1. Mononeuropatía del N. peroneo común derecho.
Incorrecto, no explica el piramidalismo
2. Afectación focal de primera motoneurona y probable de segunda.
Una respuesta inespecífica, peroprobablemente la respuesta correcta.
3. Afectación hemimedular derecho (Brown-Sequard).
Incorrecta, nos faltarían datos para pensar en un síndrome hemimedular de Brown Sequard. Explicaría el piramidalismo, pero faltarían datos sugestivos de este cuadro como una hipoestesia contralateral.
4. Mononeuropatía múltiple con afectación de N. peroneo común y tibial posterior derecho.
Incorrecta. Podría explicar la dificultad para la flexión dorsal y plantar del pie, pero no el piramidalismo.
5. Plexopatía lumbar derecha.
Incorrecta. De una forma similar a la anterior podría explicar parte de la clínica, pero no el piramidalismo.
69. En relación con la demencia con cuerpos de Lewy indique la opción falsa:.
1. Son frecuentes las fluctuaciones cognitivas y atencionales.
2. El parkinsonismo se incluye entre los criterios diagnósticos.
3. Los síntomas psicóticos son frecuentes predominando alucinaciones visuales.
4. Los neurolépticos deben utilizarse en la mayoría de los pacientes para controlar los trastornos conductuales.
5. La respuesta a la levodopa puede ser escasa y transitoria.
Las 3 primeras respuestas se encuadran dentro de los criterios diagnósticos de la demencia con cuerpos de Lewy. La respuesta 5 no es falsa y además se puede descartar por técnica de examen (“puede ser escasa y transitoria”, por poder todo puede ser). La respuesta 4 es la falsa ya que la DCL presenta una hipersensibilidad a los neurolépticos provocando aumento del parkinsonismo y de las alteraciones vegetativas. Zarranz.
70. El tratamiento fibrinolítico con R-TPA por vía i.v. está indicando en los pacientes con ictus isquémico agudo. ¿Cuál es el tiempo de inicio de tratamiento que ha demostrado ser eficaz?
1. Durante la primera semana.
2. Durante las primeras 24 horas.
3. No existe un tiempo límite para iniciar el tratamiento.
4. Durante las primeras 12 horas.
5. Durante las primeras tres horas.
En la actualidad el único tratamiento fibrinolítico aprobado consiste en la administración de R-TPA intravenoso dentro de las primeras 3 horas de evolución del ictus isquémico. Recientemente se ha aprobado su uso en las primeras 4 horas y media, pero las cuatro primeras respuestas son claramente incorrectas.
130. Una mujer de 85 años consulta por cansancio y debilidad especialmente por las mañanas. A veces se encuentra inestable al caminar y tiene que sentarse para recuperar el equilibrio. En dos ocasiones ha tenido que sentarse para no caer pero niega síntomas de mareo. Tiene hipertensión arterial, incontinencia urinaria y artrosis. Su tratamiento es hidroclorotiazida (25 mg/d), oxibutinina (10 mg/d), lisinopril (10 mg/d), calcio (1500 mg/d) y paracetamol (3 gr/d). A la exploración destaca una tensión arterial de 115/70 mm Hg, pulso 80 lpm. Sus movimientos son lentos. Tiene un temblor moderado las manos. Puede levantarse de la silla lentamente pero sin necesidad de apoyarse en los brazos. Camina levemente inclinada hacia adelante con poco balanceo de los brazos. Gira lentamente pero sin perder el equilibrio. No es capaz de mantenerse sobre un solo pie. ¿Cuál de las siguientes posibles actuaciones realizaría en primer lugar?
1. Valorar agudeza visual.
2. Realizar una resonancia magnética.
3. Estudio con mesa basculante.
4. Medir la tensión arterial tumbada y levantada.
5. Intento terapéutico con L-dopa.
La respuesta correcta es iniciar tratamiento con L-dopa, ya que la clínica descrita es de un parkinsonismo cuyo diagnóstico es exclusivamente clínico. El resto de respuestas pueden realizarse para diagnóstico diferencial, pero la realización de pruebas complementarias no justifica el retraso del inicio de tratamiento
220. Durante una intervención neuroquirúrgica la estimulación eléctrica cortical directa produjo un “movimiento de prensión de ambas manos”. ¿Qué área cortical estimulada eléctricamente produce esta respuesta?
1. Área motora primaria.
Correcta. De una forma simple se puede decir que la corteza motora primaria está implicada sobre todo en la producción de actor motores simples y repetidos especialmente de la mano. Zarranz
2. Área motora secundaria.
3. Área premotora.
4. Área motora suplementaria.
5. Área parietal de asociación.
publicado por Daniel Santirso en
http://neurobsesion.com/2011/02/02/preguntas-mir-2011-de-neurologia-comentadas-por-daniel-santirso/




