REUMATOLOGÍA
Por cortesía de Xavier Alzaga @xavieralzaga
La numeración corresponde a la Versión 7 del examen
Pregunta 9
Pregunta vinculada a la imagen nº 5

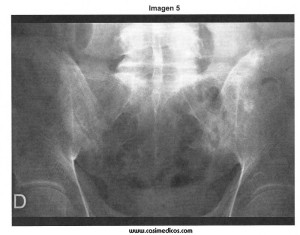
Hombre de 41 años remitido por presentar desde hace más de 5 años dolor glúteo bilateral alternante de predominio nocturno, que interfiere el sueño y alivia con la movilización. Se acompaña de rigidez de más de 1 hora tras la inactividad. Niega dolor, tumefacción o deformidad a otro nivel. Aporta analítica elemental sin alteraciones excepto PCR 11.5 mg/dl (N<5) y la radiografía adjunta. La alteración radiológica objetivada y el diagnóstico más probable sería:
1. Fractura de Looser- Osteomalacia.
2. Sacroileítis bilateral – Espondilitis anquilosante.
3. Coexistencia de lesiones líticas y blásticas – Enfermedad de Paget.
4. Lesiones blásticas – Adenocarcinoma prostático con metástasis óseas.
5. Osteoesclerosis -Linfoma.
Respuesta correcta: 2
Comentario:
Se trata de varón joven con una historia de dolor de ritmo inflamatorio en regiones glúteas de 5 años de evolución y elevación de la PCR (reactante de fase aguda). En la radiografía se observan imágenes características de una sacroileítis bilateral. Todo ello hace que el diagnóstico de espondilitis anquilosante sea el más probable.
Pregunta 10
10. Pregunta vinculada a la imagen nº 5
En relación a este paciente, ¿cuál de los siguientes tratamientos no sería de utilidad?
1. Indometacina.
2. Etoricoxib.
3. Corticoides sistémicos.
4. Fisioterapia.
5. Adalimumab.
Respuesta correcta: 3
Comentario:
En un paciente con una espondilitis anquilosante exclusivamente axial (sin artritis periférica) y sin manifestaciones extraarticulares no está justificado el uso de glucocorticoides sistémicos. Los AINE son necesarios para el control sintomático de la enfermedad en la mayoría de casos. La fisioterapia es uno de los pilares básicos del tratamiento. Contribuye a controlar el dolor, mejorar la movilidad articular e incrementar la capacidad funcional del paciente. El adalimumab es un fármaco biológico que está indicado como tratamiento de fondo (modificador de enfermedad).
Pregunta 11
11. Pregunta vinculada a la imagen nº 6

Una amiga suya de 37 años le enseña la fotografía de su propia mano derecha que se muestra en la imagen A. Se la había realizado un día de frío del mes de noviembre y le cuenta que al cabo de unos minutos recuperó su coloración normal. Con una lupa de gran aumento observa, en el lecho ungueal, la imagen B. ¿Cuál es el diagnóstico más probable?
1. Esclerosis sistémica.
2. Acrocianosis.
3. Livedo reticularis.
4. Enfermedad de Raynaud.
5. Enfermedad por aglutininas frías.
Respuesta correcta: 1
Comentario:
Se trata de una mujer joven que presenta clínicamente un fenómeno de Raynaud. Lo que determina la respuesta correcta (sólo son posibles la 1 y la 4) es la interpretación que se haga de la imagen ‘capilaroscópica con lupa’ de baja calidad a la que se vincula esta pregunta. Ante un cuadro clínico como éste, independientemente de que sea o no nuestra amiga, lo razonable sería remitirla a un centro para realizar una capilaroscopia en condiciones. A pesar de que se muestra un espacio muy limitado del lecho ungueal, los capilares se aprecian dilatados (megacapilares) y con disposición a la ramificación. Por tanto, entre los diagnósticos propuestos, el de esclerosis sistémica sería el más probable.
Pregunta 12
12. Pregunta vinculada a la imagen nº 6
Cuál de los siguientes medicamentos no recomendaría:
1. Nifedipino.
2. Sildenafilo.
3. Prazosin.
4. Atenolol.
5. Losartan.
Respuesta correcta: 4
Comentario:
Uno de los efectos secundarios que puede aparecer con la administración de beta-bloqueantes (atenolol) es, precisamente, el fenómeno de Raynaud. Los antagonistas del calcio, los IECA, alfa-bloqueantes y el sildenafilo pueden resultar eficaces.
Pregunta 13
13. Pregunta vinculada a la imagen nº 7

Una paciente de 31 años de edad, sin antecedentes previos de interés, consulta por debilidad muscular de unos meses de evolución que progresivamente le ha llegado a dificultar el subir y bajar escaleras. A la exploración física llama la atención las lesiones papuloentematosas descamativas que se observan en la figura. Para lograr el diagnóstico se practica, entre otras pruebas, una biopsia muscular que puede observarse en la figura. ¿Cuál le parece a Ud. el diagnóstico más probable?
1. Vasculitis tipo panartentis nudosa.
2. Lupus eritematoso sistémico.
3. Dermatomiositis.
4. Miositis con cuerpos de inclusión.
5. Sarcoidosis
Respuesta correcta: 3
Comentario:
El cuadro clínico, la presencia de las características ‘pápulas de Gottron’ y el infiltrado inflamatorio [y otros hallazgos que describiría con mejor criterio un anatomopatólogo ;-)] que se observa en la imagen histológica de la biopsia muscular hacen que el diagnóstico más probable sea el de dermatomiositis.
Pregunta 14
14. Pregunta vinculada a la imagen nº 7
Entre las pruebas complementarias que nos podrían ayudar a definir mejor el cuadro clínico de la paciente se encuentran todas las siguientes menos una. Señálela.
1. TC toracoabdominal.
2. Exploración ginecológica.
3. Autoanticuerpos que incluyan ANA y antisintetasa.
4. Electromiografía.
5. Arteriografía de las arterias renales.
Respuesta correcta: 5
Comentario:
Se ha comprobado que hay una asociación significativa entre dermatomiositis y neoplasia, por lo que la TC y la exploración ginecológica deberían realizarse para complementar el estudio. Los ANA, especialmente los antisintetasa, y la electromiografía contribuyen a definir y tipificar el diagnóstico.
Pregunta 15
15. Pregunta vinculada a la imagen nº 8

Paciente de 75 años con antecedentes de hipertensión arterial e hiperuricemia. En tratamiento con IECAs y alopurinol 100 mg diarios. Acude a urgencias por un cuadro de varios días de evolución de dolor de ritmo inflamatorio en las pequeñas articulaciones de las manos de curso progresivo junto con fiebre diaria de hasta 37,8°C. Presenta lesiones sobreelevadas amarillentas en la piel alrededor de las articulaciones interfalángicas y metatarsofalángicas que en los últimos días han dejado salir un líquido amarillento a través de la piel. En la exploración presenta signos inflamatorios a nivel de las interfalángicas proximales y distales de ambas manos. Se realiza una radiografía simple de ambas manos (ver imagen). ¿Cuál de las siguientes afirmaciones es cierta en relación al diagnóstico de este paciente?
1. El drenaje de material blanquecino amaríllento a través de la piel es sinónimo de infección y requiere el inicio de tratamiento antibiótico de forma inmediata.
2. Si en el análisis del liquido sinovial presentara un recuento de células de entre 2000 y 60.000 /µl se trataría de una poliartritis séptica y se debería iniciar tratamiento específico de inmediato.
3. Para establecer el diagnóstico de gota tofácea es imprescindible que los niveles de ácido úrico se encuentren muy por encima del rango de referencia en todas las determinaciones.
4. Para confirmar el diagnóstico es recomendable un estudio completo del líquido.
5. La técnica diagnóstica de elección es la artrorresonancia.
Respuesta correcta: 4
Comentario:
Las lesiones cutáneas (tofos) y los hallazgos radiológicos (erosiones en ‘sacabocado’, geodas y reabsorción ósea) de este paciente son compatibles con una gota tofácea crónica. Acude a urgencias por un brote inflamatorio poliarticular agudo y febrícula. El diagnóstico de certeza de gota se establece por la presencia de cristales intracelulares con birrefringencia negativa (urato monosódico) en líquido articular mediante microscopía de luz polarizada. Además, se debería proceder a la práctica de cultivos. Por tanto, la afirmación cierta en relación al diagnóstico de este caso es realizar una artrocentesis y estudio completo del líquido sinovial.
Pregunta 16
16. Pregunta vinculada a la imagen nº 8
En relación al caso anterior ¿cómo abordaría el tratamiento inicial de este paciente?
1. El tratamiento es el empleo de alopurinol a dosis mínimas de 800 mg diarios por lo que se debe incrementar de forma precoz la dosis que empleaba el paciente.
2. Durante la fase aguda el tratamiento son los AINE, que se pueden asociar a colchicina.
3. Dada la gravedad de las lesiones se debe emplear la colchicina intravenosa.
4. Si el líquido sinovial presenta un recuento celular superior a 3000 cel / µl se debe iniciar tratamiento con antibioterapia parenteral con cobertura frente a Staphylococcus Aureus y Streptococcus spp y mantenerla al menos 6 semanas.
5. En esta enfermedad los esteroides sistémicos o intraarticulares no han demostrado su eficacia.
Respuesta correcta: 2
Comentario:
Ante una artritis gotosa aguda en un paciente hiperuricémico que previamente seguía tratamiento con alopurinol se debe añadir un AINE (o colchicina vía oral, no intravenosa) hasta que el brote inflamatorio remita. No se deben hacer cambios en el tratamiento hipouricemiante durante este periodo porque se altera la cadena metabólica del ácido úrico y puede empeorar la situación. Lo habitual es poder controlar esta entidad con dosis de alopurinol inferiores a 800 mg/día. Un recuento celular > 3000 cel/µl es lo esperable en este caso (líquido inflamatorio). En determinadas ocasiones, y si está bien indicado, se puede recurrir a los glucocorticoides sistémicos o intraarticulares para controlar un brote inflamatorio. Habitualmente resultan de gran eficacia.
Pregunta 156
156. NO es cierto respecto a la Artritis Reumatoide:
1. Es fundamental el diagnóstico precoz, un tratamiento intensivo y un control estrecho de la enfermedad.
2. El metotrexato es el fármaco de primera elección para controlar la actividad de la enfermedad.
3. El factor reumatoide es típico de la enfermedad y es un criterio obligado para el diagnóstico.
4. La especificidad de los anticiierpos antipéptidos citrulinados es muy elevada y tienen valor pronóstico.
5 . Los fármacos biológicos, como los anti-TNF han revolucionado el tratamiento.
Respuesta correcta: 3
Comentario:
El factor reumatoide (FR) no está presente en todos los pacientes. Según las series, sólo el 60-80% de las personas con artritis reumatoide presenta concentraciones elevadas de FR en sangre. Y tampoco es específico de esta enfermedad. El resto de afirmaciones son ciertas.
Pregunta 157
157. El diagnóstico de sarcoidosis se realiza en base a:
1. Cuadro clínico-radiológico compatible y presencia de granulomas no caseificantes en uno o más órganos, con cultivos de micobacterias y hongos negativos.
2. Elevación del nivel sérico de la enzima de conversión de la angiotensina en un paciente con un cuadro clínico-radiológico compatible.
3. Hallazgos radiológicos característicos en la tomografía axial computarizada de alta resolución de tórax en un paciente con sospecha clínica.
4. Presencia de alveolitis linfocitaria con predominio de linfocitos CD4+ en el lavado broncoalveolar en un paciente con un cuadro clínico-radiológico compatible.
5. Hallazgo de celularidad granulomatosa en una punción aspirativa con aguja fina (PAAF) de un órgano afecto en un paciente con un cuadro clínico-radiológico compatible.
Respuesta correcta: 1
Comentario:
Si el enunciado de esta pregunta se interpreta como realizar un diagnóstico de certeza, la respuesta correcta debería ser la 1: hay que constatar la presencia de granulomas no caseificantes con cultivos negativos. Dicho esto, cabe comentar que a efectos prácticos no es necesario en algunas ocasiones, como en el síndrome de Löfgren o en casos donde los hallazgos de una TC de alta resolución sean prácticamente patognomónicos (junto a un cuadro clínico compatible).
Pregunta 158
158. El tratamiento de elección de la Arteritis de Células Gigantes (Arteritis de la Temporal o Arteritis de Horton) corticodependiente es:
1. Etanercept.
2. Ciclofosfamida endovenosa.
3. AINE.
4. Metotrexate.
5. Rituximab.
Respuesta correcta: 4
Comentario:
El metotrexato (sí, acabado en ‘o’ y no en ‘e’) es el fármaco del que se dispone de más experiencia en la literatura en cuanto a eficacia-seguridad como alternativa en casos de contraindicación o corticodependencia.
Pregunta 160
160. Mujer de 75 años, con menopausia a los 52 años, sin antecedentes familiares ni personales de fractura, diagnosticada de arteritis de la temporal, que va a iniciar tratamiento con prednisona a dosis altas y con expectativa de tratamiento durante al menos un año. La demora de densitometría (DXA) en su centro es de 4-5 meses. Se plantea tratamiento preventivo de osteoporosis. Entre las siguientes ¿cuál es la actitud más adecuada?:
1. Solicitar DXA y esperar al resultado.
2. Valorar riesgo absoluto de fractura mediante el cuestionario FRAX sin DMO y tratar sólo si es alto.
3. Iniciar tratamiento con Bisfosfonatos y vitamina D (800 UI/día).
4. Administrar suplemento de calcio (1g) y vitamina D (800 UI/día).
5. Valorar si tiene osteopenia en las radiografías y tratar si está presente.
Respuesta correcta: 4
Comentario:
En los datos que nos proporcionan no hay factores de riesgo clínico de osteoporosis previos a la enfermedad actual. Como se instaurará una pauta prolongada y a dosis altas con prednisona es recomendable, además de las medidas preventivas no farmacológicas, iniciar en cualquier caso un tratamiento para minimizar la pérdida de masa ósea secundaria que se produce con la administración de glucocorticoides (y, sobre todo, en los primeros meses). Por tanto, y sólo por este motivo, quedarían descartadas las opciones 1, 2 y 5 (las tres anteponen otro condicionante). En este contexto, y al tratarse de una persona de más de 65 años, una actitud adecuada sería administrar suplementos de calcio (los corticoides son osteopenizantes por producir, entre otros mecanismos, un balance negativo de este elemento) y vitamina D. La opción de asociar un bifosfonato también se podría contemplar, pero en la propuesta 3 falta el suplemento de calcio.
Pregunta 228
228. Hombre de 19 años de edad que consulta por un cuadro de 24 horas de evolución de dolor, tumefacción e impotencia funcional de la rodilla derecha acompañado de fiebre de 38°C. La exploración física pone de manifiesto signos inflamatorios y derrame articular en la rodilla derecha. Los datos analíticos muestran una leucocitosis con neutrofilia y una elevación de la proteina C reactiva. Se hace el diagnóstico sindrómico de monoartritis aguda. ¿Cuál es el diagnóstico etiológico más probable?
1. Artritis por microcristales.
2. Artritis reactiva.
3. Artritis infecciosa bacteriana.
4. Artritis infecciosa por mycobacterias.
5. Artritis reumatoide.
Respuesta correcta: 3
Comentario:
Una monoartritis aguda asociada a fiebre, leucocitosis con neutrofilia y aumento de reactantes de fase aguda no siempre tiene un origen séptico. En ausencia de más información (anamnesis más completa sobre la enfermedad actual, factores de riesgo, antecedentes personales y familiares, síntomas o signos extraarticulares, etc.) cabe decir que también la 1 y 2 (y muy excepcionalmente la 5) podrían debutar con un cuadro clínico y biológico similar. Con los datos que nos proporcionan y teniendo en cuenta que se trata de un varón joven, la opción más probable sería la de una artritis infecciosa bacteriana (la causada por mycobacterias suelen tener un curso crónico). Y sobre todo, por sus implicaciones, la primera que siempre hay que descartar.
fuente
http://wikisanidad.wikispaces.com/