Respuestas cortesía de @emilienko y @alopezllames
Pregunta 35
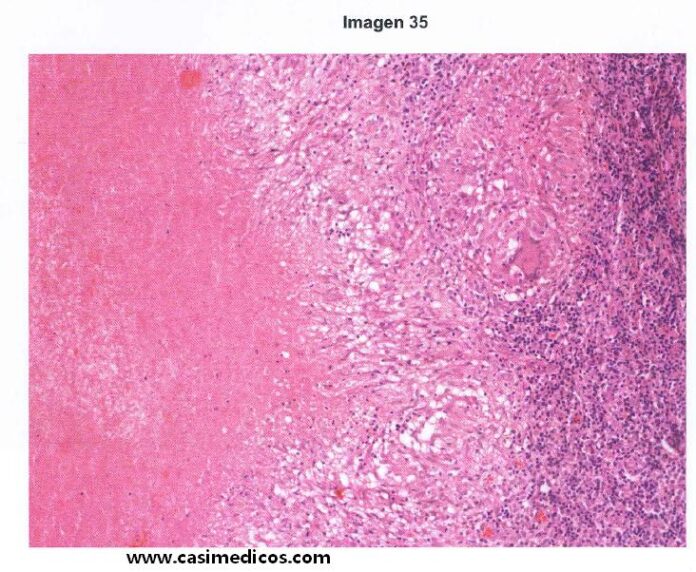
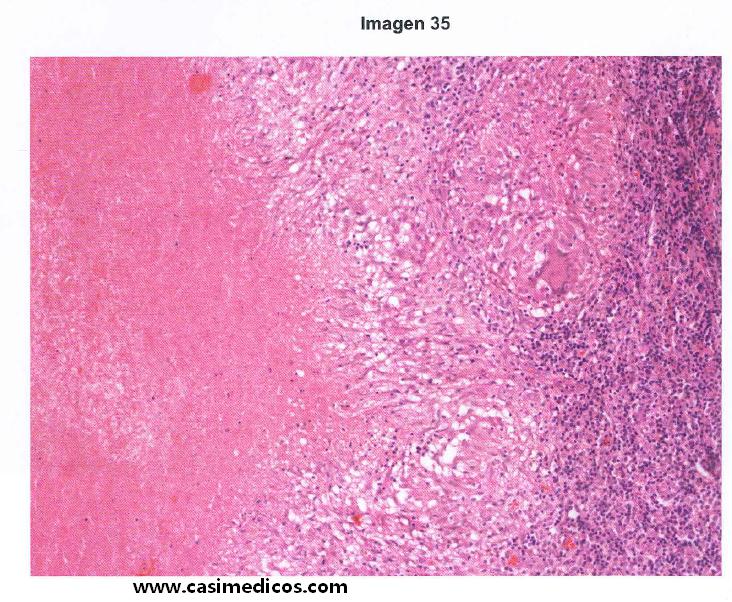
Pregunta vinculada a la imagen nº 35.
Mujer de 25 años, sin antecedentes de interés, que presenta una adenopatía cervical indolora de 3 cm de diámetro, de crecimiento lento y de dos meses de evolución. La enferma refiere fiebre y sudoración nocturna. Se le practica biopsia de la adenopatía. ¿Cuál es el diagnóstico más probable?
-
1. Sarcoidosis.
-
2. Toxoplasmosis.
-
3. Tuberculosis.
-
4. Linfoma.
-
Respuesta correcta: 4.
Comentario: @emilienko: Una adenopatía de semejante tamaño puede corresponder prácticamente a cualquiera de las anteriores, pero debido a la insistencia que se hace en el enunciado de la fiebre y la sudoración nocturna, los famosos “síntomas B”, creo que piden que señalemos “linfoma” como la opción correcta. En la práctica clínica, es infrecuente encontrar las tres primeras, mientras que la cuarta opción es bastante más común.
@alopezllames: Nada que comentar, una adenopatía con síntomas B nos orientaría hacia un linfoma.
Pregunta 95
Mujer de 45 años de edad que acude al servicio de urgencias por cuadro confusional que se acompaña de disfonía. A la exploración presenta masa palpable en el cuello y en el análisis de sangre cifras de calcio plasmático de 15 mg/dL (normal hasta 10,2 mg/dL). Ante estos hallazgos, ¿cuál de los siguientes diagnósticos debe sospecharse?
-
1. Carcinoma paratiroideo.
-
2. Carcinoma medular de tiroides.
-
3. MEN tipo I.
-
4. Adenoma de paratiroides.
-
Respuesta correcta: 4.
Comentario: @emilienko: La elevación de calcio implica un aumento de la PTH, la cual estaría producida por un adenoma de paratiroides. La disfonía queda explicada por compresión del nervio laríngeo recurrente. El carcinoma medular de tiroides produciría calcitonina, que bajaría el calcio en vez de subirlo. Para el MEN tipo I falta localizar otros tumores. Finalmente, un carcinoma paratiroideo es mucho más raro que un adenoma.
@alopezllames: Difiero de la respuesta de Emilio. Respuesta correcta 1. Con la disfonía quieren que pensemos en una neoplasia maligna. Con el hiperparatiroidismo asociado encajaría la respuesta 3 (carcinoma medular e hiperparatiroidismo). Sin embargo, cifras de calcio superiores a 14 nos llevan a pensar en carcinoma de paratiroides. La clave está en el calcio y en la disfonía.
Pregunta 123
Mujer de 65 años que acude a su odontólogo por dolor en cuerpo mandibular derecho y lesión ulcerada en mucosa oral con exposición de hueso sobre una zona de roce por su prótesis dental, de tres meses de evolución. Entre sus antecedentes destaca una fractura vertebral por osteoporosis hace 5 años, fumadora de un paquete de cigarrillos al día, diabetes tipo 2 desde hace 15 años, polimialgia reumática en tratamiento esteroideo oral (5 mg de prednisona diariamente desde hace 5 años) y neoplasia de mama derecha tratada hace 5 años con cirugía y radioterapia local. La paciente recibe tratamiento con denosumab desde hace 5 años. ¿Cuál es el diagnóstico clínico más probable?
-
1. Lesión ósea mandibular secundaria a radioterapia (osteorradionecrosis).
-
2. Necrosis ósea vascular secundaria a vasculopatía diabética, tabaquismo y osteoporosis.
-
3. Carcinoma epidermoide verrucoso ulcerado.
-
4. Osteonecrosis mandibular secundaria a tratamiento con denosumab.
Respuesta correcta: 4. Comentario: @emilienko: Al igual que los bifosfonatos, en los útlimos años se ha reportado en la literatura científica un número creciente de casos de osteonecrosis maxilar en relación con el uso de denosumab. Por descarte, una radioterapia en la mama no daría efectos a tanta distancia y la necrosis ósea vascular por FRCV es rara. Sin embargo, yo no descartaría alegremente la opción 3; de hecho, en la práctica clínica, habría que planteárselo. A pesar de esto, de cara al examen MIR, el hecho de que nos aporten el dato del denosumab, creo que es una pista con la que se nos solicita que marquemos la opción 4. No he encontrado series en la literatura afirmen que la opción 4 es más frecuente que la 3, por lo que, si éstas no existen, esta pregunta podría ser impugnada.
@alopezllames: Muchas dudas con la pregunta. Necesitaría apoyo externo de CMF. La radionecrosis la descartaría al no ser en zona zona de cabeza y cuello. Dudaría entre la 3 y la 4. El tabaquismo y la prótesis mal ajustada podría predisponer al carcinoma. El denosumab se asocia a osteorradionecrosis, copio ficha técnica:
Se han notificado casos de ONM en ensayos clínicos realizados en pacientes con cáncer avanzado tratados con denosumab a una dosis mensual de 120 mg. Los factores de riesgo conocidos de la ONM incluyen el diagnóstico de cáncer con lesiones óseas, los tratamientos concomitantes (p. ej., quimioterapia, medicamentos biológicos antiangiogénicos, corticosteroides, radioterapia de cabeza y cuello), una higiene bucal deficiente, extracciones dentales y comorbilidades (p. ej., enfermedad dental preexistente, anemia, coagulopatía, infección) y tratamiento previo con bisfosfonatos.
Nuestra paciente fue tratada de su cáncer de mama de con intención radical, nos nos dicen que haya recibido tratamiento con bifosfonatos previo. Así que quizás yo hubiera contestado en el examen la respuesta 3.
Me acaba de contestar un amigo maxilofacial y piensa que con los datos que dan la repuesta correcta es la 4. Supongo que será no buscarle tres pies al gato e ir a por la 4.
Pregunta 124
¿En cuál de las siguientes lesiones de los maxilares el tratamiento exige realizar una resección parcial o marginal, ya que la simple enucleación o curetaje de la misma NO es suficiente para erradicarla?
-
1. Tumor odontogénico adenomatoide.
-
2. Mixoma odontogénico.
-
3. Osteoblastoma.
-
4. Granuloma eosinófilo.
Respuesta correcta: IMPUGNABLE. Comentario: @emilienko: Soy otorrinolaringólogo, no cirujano maxilofacial, por lo que esta pregunta he tenido que buscarla. En mi libro de “Cirugía Oral y Maxilofacial”, de López Davis, 3ª edición, se describe el curetaje como el tratamiento de las opciones 1 y 4. Sin embargo, de las opciones 2 y 3, se recomienda la excision en bloque debido a la probabilidad de recidiva de ambas.
@alopezllames: Al igual que Emilio he tenido dudas, sobre todo entre la 2 y la 3. Me he ido también al libro. Pienso que quieren que contestemos la respuesta 3, por el comportamiento más agresivo de osteoblastoma.
El mixoma odontogénico es un tumor de los maxilares de comportamiento localmente agresivo, que deriva de las porciones mesénquimales les de germen dentario. El mixoma odontogénico es el tercer tumor en frecuencia de los tumores odontogénicos, después del odontoma y ameloblastoma. La exéresis quirúrgica en lo que es el tratamiento de elección, debido a la ausencia de encapsulación y a la penetración del tejido mixomatoso en los espacios trabeculares del hueso en la periferia del tumor, el curetaje de estas visiones podía dejar restos de la neoplasia.
El tumor odontogénico adenomatoide se trata de una neoplasia benigna impuesta por epitelio odontogénico derivado del órgano del esmalte inmerso en un estroma de tejido conectivo maduro, formando estructuras similares a conductos dando un aspecto glandular o adenomatoide. La enucleación y legrado es el tratamiento definitivo ya que su benignidad.
El osteoblastoma es un tumor benigno de origen osteoblástico que representa el 1% de todos los tumores óseos primarios. Se comporta localmente de forma agresiva, por lo que la resección en bloque está indicada siendo habitualmente curativa. Cuando por la localización de la lesión no es posible realizar este tipo de resección se realiza una resección marginal o curetaje con una tasa de recurrencias del 10 al 20% de los casos. La transformación maligna de los de blastoma suele ocurrir tras una recidiva local.
Cirugia Oral y Maxilofacial (Spanish Edition). Davis, Antonio Lopez; Lopez, Rafael Martin-Granizo; SECOM
Publicado por Zagier & Urruty Pubns (2012)
ISBN 10: 8498352711 ISBN 13: 9788498352719
El granuloma eosinófilo monostótico es un proceso generalmente benigno con tendencia, en muchos casos, a la remisión espontánea en meses o años, y únicamente sería precisa la observación clínica. Otras posibilidades terapéuticas que han resultado satisfactorias son el curetaje, infiltración mediante corticoide, escisión y la radiación a dosis bajas.
Gómez-Ruiz C, Buxadé-Martí I, Hinojosa-Bareas G. Granuloma eosinófilo óseo. Semergen. :573–5.
Pregunta 125
¿Qué resultado ofrecería la acumetría con un diapasón de 500 Hz, en una sordera brusca idiopática del oído derecho?
-
1. Rinne positivo (+) del oído derecho y Weber hacia el oído izquierdo.
-
2. Rinne negativo (-) del oído derecho y Weber hacia el oído izquierdo.
-
3. Rinne positivo (+) del oído izquierdo y Weber hacia el oído derecho.
-
4. Rinne negativo (-) del oído izquierdo y Weber hacia el oído derecho.
Respuesta correcta: 1. Comentario: @emilienko: Una sordera súbita idiopática significa que ha dejado de funcionar completamente el oído derecho; por tanto, en la prueba de Weber el sonido se escuchará por el oído que todavía funciona, el izquierdo. Eso nos deja con las respuestas 1 y 2. Esta enfermedad, al ser una enfermedad que afecta a la cóclea, crea una hipoacusia perceptiva, no transmisiva, por tanto, la audición será mejor por vía aérea que por vía ósea. Este signo se llama Rinne positivo. La dificultad de la pregunta estriba en que hay que acordarse que Rinne positivo significa escuchar mejor por vía aérea y Rinne negativo escuchar mejor por vía ósea.
@alopezllames: Inicialmente pensé en la 2, que preguntaban por el falso Rinne negativo, al leer el enunciado pensé en cofosis. Pero no, es un hipoacusia neurosensorial unilateral. Opino lo mismo que Emilio. Respuesta correcta 1.
Pregunta 126
Hombre de 47 años, con antecedente de un adenoma pleomorfo parotídeo derecho, tratado con cirugía (parotidectomía extrafacial) hace 6 meses, que acude a nuestra consulta por presentar durante la masticación dolor con sudoración y enrojecimiento de la piel de la región preauricular. ¿Qué tratamiento sería de elección?
-
1. Parotidectomía total ampliada ante la sospecha de recidiva tumoral.
-
2. Pregabalina.
-
3. Inyección de toxina botulínica intradérmica.
-
4. Antibioterapia de amplio espectro.
Respuesta correcta: 3. Comentario: @emilienko: Este cuadro clínico se llama síndrome de Frey y consiste en una reinervación anómala de estructuras regionales tras una parotidectomía por lesión del nervio aurículotemporal, de modo que durante la masticación, se produce eritema y sudoración preauricular. El tratamiento es la inyección de toxina botulínica intradérmica.
@alopezllames: Totalmente de acuerdo. Están preguntando por el síndrome auriculotemporal o síndrome de Frey. Es la expresión clínica de una neuropatía vegetativa que tiene como causa la lesión mecánica o irritativa de las fibras vegetativas del nervio auriculotemporal en su trayecto infratemporal. En nuestro medio la causa más frecuente es la cirugía de la glándula partida con un porcentaje de aparición entre el 10 y el 80%. El tratamiento conservador con toxina botulínica ofrece buenos resultados.
Pregunta 127
Considerando que la fisiopatología del vértigo posicional paroxístico benigno es la cupulolitiasis, ¿qué tratamiento indicaría en un paciente en el que los síntomas persisten pasadas dos semanas?
-
1. Sedantes vestibulares neurolépticos o antidopaminérgicos.
-
2. Corticosteroides.
-
3. Maniobras de reposición de partículas.
-
4. Neurectomía del nervio singular.
Respuesta correcta: 3. Comentario: @emilienko: El tratamiento del VPPB son las maniobras de reposición de partículas. No hay más que decir salvo que no hace falta esperar dos semanas para intentarlas.
@alopezllames: Una pregunta también muy repetida y que se contesta del tirón. El vértigo posicional paroxístico benigno es la causa más frecuente de vértigo, y el tratamiento es la maniobra de reposición de partículas. También hay que comentar que hasta un 50% de los casos se resuelven espontáneamente en un periodo de 6-8 semanas. El más frecuente es el vértigo posicional paroxístico de conducto semicircular posterior y la maniobra más empleada es la maniobra de Epley.
Estas respuestas no son las oficiales ( las actualizaremos con las mismas en cuanto salgan) sólo reflejan la opinión de aquellos voluntarios que han elegido participar en la Iniciativa MIR 2.0 de respuesta al examen MIR.
Te animamos a que compartas esta pagina con tus amig@s. Puedes comentar sobre este tema en el foro y/o en los comentarios de esta entrada.
LAS RESPUESTAS TAMBIÉN SE PUBLICARÁN EN LOS DIFERENTES BLOGS DE LOS PROFESIONALES QUE PARTICIPAN EN LA INICIATIVA.
OS PEDIMOS DESDE AQUÍ LA MÁXIMA DIFUSIÓN A LA INICIATIVA PARA QUE LLEGUE AL MÁXIMO DE OPOSITORES MIR PRESENTES Y FUTUROS PARA QUE LES SEA DE AYUDA.