Respuestas cortesía de Rubén Pascual (@ocularistweet) y Rafael Montejano Milner (@rafa_montejano)
Actualizadas con las respuestas oficiales provisionales del ministerio.
Estas respuestas reflejan la opinión de aquellos voluntarios que han elegido participar en la Iniciativa MIR 2.0 de respuesta al examen MIR de enero de 2022. (La numeración se corresponde con la Versión 0 del examen)
Siguiendo la tradición y por decimotercer año consecutivo, colaboramos con el proyecto MIR 2.0 contestando las preguntas de oftalmología correspondiente al examen MIR de este año 2022 que tuvo lugar el 29 de enero.
Espero que resulte de utilidad tanto a los opositores MIR, cara a «corregir» su examen y valorar posibles impugnaciones, como para médicos que aprovechen para repasar algunos conceptos.
Índice de contenidos
Pregunta 11
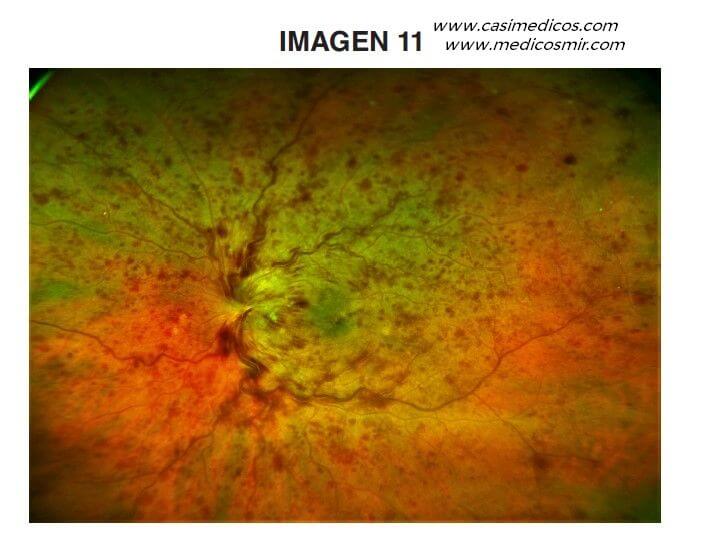
Pregunta asociada a la imagen 11.
Varón de 52 años, obeso, que acude a urgencias por pérdida de visión brusca en el ojo derecho. En la exploración de fondo de ojo encontramos la imagen representada. El resto de la exploración se encuentra dentro de la normalidad. ¿Cuál de las siguientes patologías presenta?:
1. Retinopatía hipertensiva aguda con estrella macular.
2. Retinopatía diabética proliferativa con afectación de cuatro cuadrantes.
3. Retinitis por citomegalovirus.
4. Trombosis de vena central de la retina.
Respuesta correcta: 4
Comentario @ocularistweet:
Esta pregunta se puede contestar directamente mirando la fotografía y sin leer el enunciado. Es una imagen muy típica de la enfermedad. Por otra parte, solo con el texto y sin mirar la imagen también se puede deducir la respuesta, aunque con más dudas. La clave es la pérdida de visión brusca, en un solo ojo.
Una retinopatía hipertensiva no suele cursar con una pérdida de visión brusca de un ojo. A veces hay oscurecimientos o alteraciones visuales transitorias, o quizás algún escotoma. Y es un cuadro bilateral, afecta a ambas retinas. En cuanto a la imagen de fondo de ojo, puede tener algunas hemorragias cerca de la papila, pero no un cuadro tan abigarrado con tantas hemorragias como el que vemos en la fotografía. Esta opción 1 también nos describe una estrella macular, que son exudados duros lineales que se disponen radiales a la mácula (por eso la forma de estrella). Los exudados son típicos de la retinopatía hipertensiva, pero no están en la fotografía. No hay estrella macular. Por todo esto, podemos descartar esta primera opción.
La siguiente opción es la retinopatía diabética proliferativa con afectación de cuatro cuadrantes. Es cierto que en este tipo de retinopatía diabética grave también hay bastantes hemorragias, pero no tantas (ni tampoco hemorragias superficiales en «llama») como en la imagen. Además deberíamos encontrar microaneurismas, exudados, y también neovasos (de ahí lo de «proliferativa»). Nada de eso hay en la imagen. En la fotografía hay además un edema de papila grave, y se puede adivinar que el edema se extiende a una importante extensión de retina circundante. Eso no es lo típico de la retinopatía diabética proliferativa. Además de que no cuadra la imagen, los síntomas tampoco. Una retinopatía diabética no produce una pérdida visual brusca, salvo cuando hay un desprendimiento de retina (e incluso en estos casos tampoco es tan brusco, sino más bien subagudo, porque suelen ser traccionales) y sobre todo en caso de hemorragia vítrea. Sin embargo en la imagen no vemos ni hemovítreo ni desprendimiento de retina. Esta opción también la podemos descartar.
La tercera opción es la retinitis por citomegalovirus. Es cierto que el citomegalovirus puede producir alteraciones vasculares y hemorragias. Pero el virus produce un proceso más inflamatorio, con exudados u otros tipo de focos infecciosos (como perivasculitis). El edema de papila no es un hallazgo tan frecuente, por lo menos no de forma tan intensa como vemos en la imagen. Y la afectación de la retina no suele ser tan global. Además de que el cuadro no es tan brusco, la pérdida visual por el citomegalovirus tarda algo más en desarrollarse. También descartamos la tercera opción.
Por último, tenemos la trombosis de vena central de la retina. El síntoma típico es la pérdida visual brusca, indolora, unilateral. Es habitual en mayores de 40-50 años y suele acompañarse de algún factor de riesgo vacular como la obesidad. La anamnesis es compatible. Y la imagen es la típica: una gran número de hemorragias por toda la retina, más superficiales y en forma de «llama» cerca de la papila, y más profundas y redondeadas conforme nos alejamos. Y además, un edema de papila importante. La respuesta correcta es la 4.
Como un error a destacar (pero no creo que sea motivo de impugnación), cabe mencionar que hablan del ojo derecho, pero la fotografía, a no ser que esté dada la vuelta, es del ojo izquierdo.
Comentario @rafa_montejano:
Se trata de una pregunta en que no es necesario ver la imagen para, al menos, poder identificar la respuesta correcta. Viendo después la imagen 11, la identificaremos fácilmente. Como único antecedente sistémico de interés nos hablan de un paciente obeso; no comentan ni hipertensión arterial, ni diabetes o inmunodeficiencias. La opción más probable es la 4.
Al mirar la imagen 11, apreciamos una retinografía con hemorragias intrarretinianas en los cuatro cuadrantes que siguen los trayectos de las arcadas vasculares, posiblemente por un proceso de éstasis venosa producida a nivel de la cabeza del nervio óptico o la lámina cribosa. En el nervio óptico, vemos un borramiento de bordes con elevación de los mismos y cómo se difumina la capa de fibras nerviosas a su salida de la papila; esto nos está dirigiendo a un edema de papila. Podría contemplarse la retinopatía hipertensiva en este caso, pero faltan otros datos que confirmen la opción 1; no hay exudados lipídicos conformando una estrella macular: opción 1 descartada. Tampoco tenemos evidencias de neovascularización retiniana o en el disco óptico, que se producen en la retinopatía diabética proliferativa (opción 2 descartada). No se aprecian focos blanquecinos de necrosis retiniana en media periferia ni, de nuevo, nos hablan de infección por VIH o trasplantes, principales factores de riesgo asociados a la retinitis por CMV, cuadro producido casi exclusivamente en pacientes inmunodeprimidos (opción 3 descartada).
Pregunta 63
Varón de 36 años que consulta por hiperemia conjuntival y sensación de cuerpo extraño. En la exploración presenta afectación del ganglio preauricular. ¿Cuál de las siguientes patologías NO se corresponde con dicha exploración?:
- 1. Conjuntivitis adenovírica
- 2. Conjuntivitis alérgica
- 3. Sindrome oculoglandular de Parinaud
- 4. Conjuntivitis por Chlamydia
Respuesta correcta: 2
Comentario @ocularistweet: La afectación del ganglio preauricular es la linfadenopatía típica de los cuadros infecciosos conjuntivales. Bien es cierto que las conjuntivitis bacterianas típicas no suelen cursar con adenopatías. Son de un curso más rápido y autorresolutivo y no despierta la respuesta linfoide como hacen típicamente los adenovirus. O ya puestos, algunas bacterias más atípicas que producen conjuntivitis crónicas, como la Chlamydia, o ya bacterias mucho más infrecuentes como las responsables del síndrome oculoglandular de Parinaud (Bartonella henselae, Francisella tularensis, Sporothrix schenckii, etc).
Siendo la adenopatía muy típica de la conjuntivitis adenovírica, esta opción es la más fácil de descartar. Teniendo en cuenta que las clamidias despiertan la respuesta linfoide de forma parecida a los adenovirus (producen también folículos conjuntivales, por ejemplo), esta sería la segunda opción más fácil de descartar. Quizás lo difícil es descartar el síndrome oculoglandular de Parinaud, porque es una enfermedad muy infrecuente. Si no caemos en la cuenta que es una enfermedad infecciosa, podríamos dudar.
En cualquier caso, la conjuntivitis alérgica no es un problema infeccioso. Así que no va a tener adenopatías. Aunque dudemos con alguna opción anterior (sobre todo con el Parinaud), si nos quedamos con los conceptos básicos (la conjuntivitis alérgica no cursa con adenopatías) podemos acertar. La opción 2 es la correcta.
Comentario @rafa_montejano:
Nos están presentando un cuadro de inflamación conjuntival o conjuntivitis y preguntando cuál de ellos no se asocia a linfadenopatía pre-auricular.
La conjuntivitis por adenovirus se puede asociar a inflamación del ganglio linfático pre-auricular o sub-mandibular ipsilateral (opción 1 descartada). La conjuntivitis alérgica es un cuadro de hipersensibilidad que puede producirse de forma inmediata tras el contacto con el estímulo desencadenante o transcurridas 24-72 horas, y se asocia a signos acompañantes como edema y eritema palpebral, cambios en la pigmentación cutánea periocular, y a un síntoma clave: el picor. A lo que no se asocia es a adenopatías (opción 2 correcta). El síndrome oculoglandular de Parinaud es un cuadro que por definición se compone de conjuntivitis de causa infecciosa asociada a linfadenopatía (una o varias) ipsilateral pre-auricular o latero-cervical, producida generalmente por bacterias como Bartonella henselae (enfermedad por arañazo de gato) o Francisella tularensis (tularemia o fiebre de los conejos): opción 3 descartada. La conjuntivitis por Chlamydia puede presentarse como 3 cuadros clínicos muy definidos: el tracoma, la oftalmía neonatal o la conjuntivitis por cuerpos de inclusión del adulto. Esta última se considera una enfermedad de transmisión sexual y se asocia a ganglios pre-auriculares ipsilaterales (opción 4 descartada).
Pregunta 64
Mujer de 68 años que utiliza para visión lejana gafas de +4,00 dioptrías en ambos ojos. Consulta porque desde hace unas semanas tiene dolor ocular con cefalea y visión borrosa por la noche cuando está viendo la televisión en penumbra. ¿Cuál de las siguientes patologías es más probable que presente?
- 1. Glaucoma por cierre angular primario
- 2. Migraña
- 3. Queratitis actínica
- 4. Síndrome de ojo seco
Respuesta correcta: 1
Comentario @ocularistweet: Nos presentan una paciente de 68 años. A esa edad el cristalino, aunque normalmente no tiene una catarata que haya que operar, sí suele haber aumentado de grosor. Lo que implica que proyecta el iris hacia adelante y reduce la profundidad de la cámara anterior. En un ojo con una cámara anterior de profundidad normal no suele ser un problema. Pero las personas hipermétropes ya tienen de por sí una cámara estrecha.
Esta es la combinación habitual que encontramos en el cierre angular primario: hipermetropía y una edad mayor de 50-60 años. Los hipermétropes jóvenes no suelen tener todavía este problema. Y las personas mayores emétropes, miopes u operados de catarata tampoco.
Con este ángulo estrecho, lo que desencadena el cierre angulas es la midriasis. Es decir, cuando uno está en penumbra, la pupila se dilata y el iris se engruesa en la parte periférica, donde ya de por sí está muy cerca del endotelio corneal en caso de cámara estrecha. Entonces la midriasis desencadena el cierre angular, que cursa con dolor ocular que se puede irradiar hacia atrás (cefalea). Y el aumento de presión intraocular produce un edema corneal que causa visión borrosa. Por lo tanto, la opción 1 es la correcta.
La migraña no tiene que tener relación con la penumbra, y el dolor ocular y la visión borrosa no es especialmente típico. La queratitis actínica se produce por exposición a radiación ultravioleta (como la solar), no tiene relación ni con la hipermetropía, ni con estar en penumbra. Además el antecedente de exposición suele ser claro.
Y por último el ojo seco tampoco producen esos síntomas: se trata más de quemazón, sensación de cuerpo extraño, pesadez, etc. Y tampoco tiene relación con los demás elementos: la penumbra, la hipermetropía, etc.
Como detalle menor, yo hubiera redactado un poco mejor la pregunta. Se sobreentiende que nos preguntan qué patología es la más probable en relación a los síntomas y la anamnesis. Pero tal como está redactado, nos preguntan por cuál de las patologías es más probable que presente, sin más. Realmente una mujer de 68 años es muy probable que tenga un ojo seco, al margen de que eso no le cause los síntomas por los que acude.
Comentario @rafa_montejano:
Nos presentan a una mujer de 68 años con hipermetropía moderada y no refieren antecedentes de cirugía de cataratas. Este mero dato no es casualidad: es importante el hecho de que la paciente sea hipermétrope, porque los globos oculares de los hipermétropes son más cortos, con cierto conflicto de espacio en el segmento anterior cuando el cristalino sufre un proceso de intumescencia secundario a la edad (aquello que los pacientes llaman catarata incipiente). En el caso clínico, además, el dolor ocular y de cabeza se produce en situaciones escotópicas, o de iluminación ambiental tenue, lo cual produce una midriasis media para optimizar el influjo lumínico al globo ocular.
Es evidente, por tanto, que la paciente sufre procesos de cierre angular primario que, posiblemente, se auto-resuelvan cuando cesa la situación desencadenante, y no un verdadero ataque agudo de glaucoma. Pero estos cierres angulares intermitentes se contemplan dentro del especto del glaucoma por cierre angular primario (opción 1 correcta). La migraña, no siendo esta una pregunta de Neurología, a veces puede ser un confusor en la clínica habitual; sin embargo, las pacientes suelen ser más jóvenes, o al menos contar antecedentes claros de migraña, y, sobre todo, presentan empeoramiento sintomatológico con estímulos sensoriales intensos (fotofobia y fonofobia), pero los síntomas no se empeoran precisamente en casos de iluminación tenue (opción 2 incorrecta). La queratitis actínica se produce precisamente en pacientes expuestos a radiación ultravioleta no filtrada correctamente antes de llegar a la córnea; es típica de soldadores (se llama queratitis del soldador), esquiadores y demás personas con exposiciones lumínicas muy intensas y sin protección ocular adecuada (opción 3 incorrecta). El síndrome de ojo seco no suele producir dolor de cabeza, y ocularmente no pasa de unas pertinaces molestias que podrían definir los pacientes como dolor por su componente neuropático recientemente más estudiado. Algunas formas de ojo seco pueden empeorar con carácter vespertino pero otras lo hacen por la mañana, y depende fundamentalmente de la frecuencia de parpadeo. Además síndrome de ojo seco es un término desactualizado; hoy en día se prefiere hablar de enfermedad de ojo seco (opción 4 incorrecta).
Pregunta 65
¿Cuál de las siguientes entidades es más probable que presente un paciente que acude a consulta por visión borrosa y metamorfopsia?
- 1. Maculopatía
- 2. Neuritis óptica
- 3. Glaucoma agudo
- 4. Catarata intumescente
Respuesta correcta: 1
Comentario @ocularistweet: El síntoma clave es la metamorfopsia, ya que la visión borrosa es una alteración visual más inespecífica que además la pueden producir las cuatro enfermedadesc citadas. Sin embargo la metamorfopsia es bastante específica de una alteración de la mácula. Desde luego, el glaucoma agudo y la catarata intumescente no producirán metamorfopsia, porque producen una alteración difusa de toda la visión, una visión de «neblina» por opacidad de los medios ópticos. Una neuritis óptica puede producir escotomas, a veces centrales, y también discromatopsia. Pero realmente no produciría metamorfopsia. Es algo muy característico de la mácula. El ver las líneas torcidas se debe a una alteración de la superficie de los fotorreceptores foveales. Es una afectación local muy concreta. La respuesta 1 es la correcta.
Comentario @rafa_montejano:
Se trata de una pregunta de respuesta directa, de las que ya quedan pocas en el MIR. La metamorfopsia es la alteración visual consistente en apreciar distorsiones o curvaturas en trazos rectos (“veo dobladas las líneas de las baldosas”). Por eso el control sintomatológico de las metamorfopsias se realiza con la rejilla de Amsler, que es una cuadrícula de trazos blancos con un punto de fijación central sobre fondo negro.
La metamorfopsia forma parte del síndrome macular que, como es lógico, afecta a las enfermedades de la mácula (opción 1 correcta). Otros componentes del síndrome macular pueden ser las micropsias o macropsias (alteraciones en la percepción del tamaño de las dianas visuales) y discromatopsias (alteraciones de la saturación cromática de las dianas visuales). La neuritis óptica puede producir visión borrosa, defectos campimétricos que no siguen un patrón muy establecido, pero que suelen responder a una depresión generalizada de la sensibilidad y discromatopsia, pero no metamorfopsias (opción 2 incorrecta). El glaucoma agudo produce visión borrosa y, sobre todo, un dolor ocular o de cabeza muy intensos y asociado a menudo a un cuadro vaso-vagal, pero no metamorfopsia (opción 3 incorrecta). La catarata intumescente produce visión muy borrosa y puede que desaturación cromática (“veo todo de color ocre”), pero no metamorfopsias (opción 4 incorrecta).
Preguntas ectópicas
Pregunta 60
Paciente de 20 años que acude a urgencias tras sufrir un accidente de bicicleta con traumatismo facial. Se realiza TC craneal que muestra una fractura del tercio medio facial que afecta a la región órbito-malar. Una de las complicaciones más frecuentes de este tipo de fracturas es:
- Anquilosis témporo-mandibular.
- Maloclusión dental.
- Pseudoartrosis naso-etmoidal.
- Enoftalmos.
Respuesta correcta: 4
Comentario rafa_montejano:
Las fracturas del tercio medio facial en la región orbito-malar pueden afectar al suelo y, en menor medida, a la pared lateral de la órbita. Asumiendo por tanto que nos preguntan cuál es una de las complicaciones más frecuentes del suelo de la órbita, deben destacarse siempre dos complicaciones que pueden indicar tratamiento quirúrgico, incluso urgente: la diplopía, por luxación del músculo recto inferior al seno maxilar infrayacente (e incluso atrapamiento del mismo); y el enoftalmos, que puede condicionar a medio y largo plazo otras complicaciones asociadas, como la pseudo-ptosis palpebral superior por pérdida de volumen orbitario (opción 4 correcta),
La anquilosis temporo-mandibular no se contempla porque, aunque relativamente cercana a la cavidad orbitaria, no forma parte del complejo órbito-malar (opción 1 descartada). La afectación del maxilar puede dar lugar a maloclusión dental, pero normalmente ocurre en fracturas de localización más inferior a la cavidad orbitaria (opción 2 descartada). Las fracturas naso-etmoidales se contemplan dentro de las fracturas del tercio medio facial, pero los huesos propios de la nariz se localizan más anteriormente al reborde orbitario medial, y por consiguiente fuera de la órbita (opción 3 descartada).
ocularistweet: Como en otros años, también hay preguntas «ectópicas». Son preguntas que realmente pertenecen a otra especialidad médica pero que contienen elementos relacionados con la oftalmología. Y un conocimiento de la fisiología y patología visual pueden ayudar a contestarlas. En un rápido vistazo he encontrado hasta ¡12! preguntas ectópicas.
De momento prefiero no abordarlas para poder publicar este artículo cuanto antes. Es importante que los opositores tenga la información lo más pronto posible, y lo que yo puedo aportar principalmente son en «mis» 4 preguntas de oftalmología. Posiblemente en los días sucesivos, y hablando con los otros colegas que van a contestar esas otras preguntas, haré una actualización de este artículo.
Mucha suerte a todos y después de corregir, a descansar, que bien os lo habéis ganado
LAS RESPUESTAS TAMBIÉN SE PUBLICARÁN EN LOS DIFERENTES BLOGS DE LOS PROFESIONALES QUE PARTICIPAN EN LA INICIATIVA.
Puedes comentar sobre este tema en el foro
OS PEDIMOS DESDE AQUÍ LA MÁXIMA DIFUSIÓN A LA INICIATIVA PARA QUE LLEGUE AL MÁXIMO DE OPOSITORES MIR PRESENTES Y FUTUROS PARA QUE LES SEA DE AYUDA.





